呼吸机用于重症监护室和手术室。它由过滤、空气压缩和加湿控制板单元组成。呼吸机是一种将患者的呼吸道连接起来的设备,用于在患者呼吸困难或术后辅助呼吸系统。该设备通过内置压缩机向患者提供可控的空气。氧气传感器故障以及电路板发热(如果未清洁过滤器)是呼吸机最常见的问题。
这些设备可能随时间推移无法稳定在所需数值,因此需要使用测试仪来维持其稳定性。当检测设备的读数与气体流量、容积、压力和氧气参数的标准值不符时,必须对设备进行定期校准或校准。麻醉机可输送加压医用气体,如空气、氧气、一氧化二氮、氦氧混合气等,并分别控制气体流量。它以已知的流速配置出成分明确且受控的气体混合物,然后将其输送到机器的气体出口。因此,新鲜气体流量被送至麻醉环路呼吸系统,以对患者实施人工呼吸并密切监测生命体征。为了确保患者安全,最重要的是定期检查系统并在每次使用前进行检查,同时确保存在一个随时可用且功能正常的替代方案,以为患者的肺部通气。
呼吸器是医疗卫生领域的一个重要话题。大多数员工会接触到有害气体、蒸气、粉尘或雾滴,这些情况需要甚至建议使用呼吸器。某些员工在进行临时性的 dusty 任务时,可能会受益于使用颗粒物防护口罩。
本文档由 funstory.ai 的开源 PDF 翻译库 BabelDOC v0.5.10 (http://yadt.io) 翻译,本仓库正在积极的建设当中,欢迎 star 和关注。
医用呼吸机是一种机械吹气系统,旨在将可呼吸的空气输送至肺部,然后再将空气排出肺部,为无法自主呼吸或呼吸不足的患者提供呼吸支持。广泛范围和特定类型的呼吸机包括现代呼吸机(即计算机化的机器)以及简单的手动操作的球囊阀面罩。呼吸机主要应用于麻醉机、重症监护医学、急诊医学和家庭护理中。
医用呼吸机也被称为“呼吸器”,但这种称呼可能无法准确代表它们。因此,呼吸机和呼吸器是医疗器械的不同功能。
机械通气的使用始于铁肺的各种版本,铁肺是一种无创负压呼吸机。在 20 世纪的小儿麻痹症流行期间,铁肺被广泛使用。随后,约翰·H·埃默森于 1931 年提出了改进设计,博思呼吸器于 1937 年问世,这是在 1928[1]中推广“德林克呼吸器”之后的发展。
还有其他类型的无创呼吸机也广泛用于小儿麻痹症流行患者。这些包括:
– 摇床
– 双相胸甲通气
– 正压通气设备(相对简单)
1949 年,约翰·H·埃默森在哈佛大学麻醉科的支持下开发了一种用于麻醉的机械辅助装置。随后,呼吸机在 1950 年代开始被广泛应用于麻醉和重症监护中。这一发展受到麻醉过程中肌肉松弛剂使用日益增多以及治疗小儿麻痹症患者需求的共同推动。松弛药物会使患者瘫痪,改善手术期间的操作条件,但同时也会使呼吸肌瘫痪。
东雷德克里夫和比aver模型是早期的例子,如图1所示,在英国 [2, 3]。
呼吸机旨在保护所使用的面罩/面部部件、头罩或头盔,以使患者/使用者免受各种有害空气传播物质的侵害。OSHA 呼吸器标准 29 CFR 1910.134 要求,在无法应用有效的工程技术和措施,或这些措施尚在建立过程中时,必须使用呼吸机,以保护工人免于吸入受污染和/或缺氧空气。其他一些 OSHA 法规也要求使用呼吸机。OSHA 对颗粒物过滤口罩与呼吸机的要求存在显著差异。
呼吸器必须根据工人面临的风险(即颗粒物、蒸气、缺氧或其组合)进行选择。职业安全与健康管理局(OSHA)还要求使用认证呼吸器。国家职业安全与健康研究所(NIOSH)负责对呼吸器进行认证。
呼吸机的 chronological 演变总结如下:
– 1952 年,罗杰·曼利在伦敦威斯敏斯特医院研制出一种完全气体驱动的呼吸机。该设备设计优化,成为欧洲麻醉师在四十年间最青睐的设备。它无需依赖电力,且不会产生爆炸危险。
– 1955 年,福雷斯特·伯德在美利坚合众国推出了“鸟氏通用医疗呼吸机”。当一个小型绿色盒子成为医疗器械中广为人知的一部分时,机械通气得以实现。该设备以鸟氏 Mark 7 呼吸机的名称推出,是一种无需电源即可运行的无气动装置。
– 1971 年,埃莱马‐舍恩德公司发布了第一台 SERVO 900 呼吸机。这是一款在全球范围内用于重症监护环境的革命性设备。它体积小、低噪音且高效的机电呼吸机,首次能够提供可调容量。
– 1979 年,塞克里斯特工业公司推出了 500A 型呼吸机,专为高压氧舱使用而设计。
– 1991 年,推出了 SERVO 300 呼吸机型号。SERVO 300 系列采用了全新且独特的气体输送系统设计,并具备快速流量触发响应功能。该平台使设备能够治疗从新生儿到成人的所有患者类别。
– 1999 年,一款紧凑型和更小型的 LTV(笔记本式呼吸机)模型进入医疗市场。这一新设计在保持相同功能的同时,为患者提供了移动性的机会。
– 2001 年,SERVO‐i 引入了模块化概念。该概念使医院能够使用同一型号的呼吸机满足不同使用者的需求。通过这一新的模块化概念,可以根据特定患者类别的需要选择相应的选项/模式、软件和硬件。
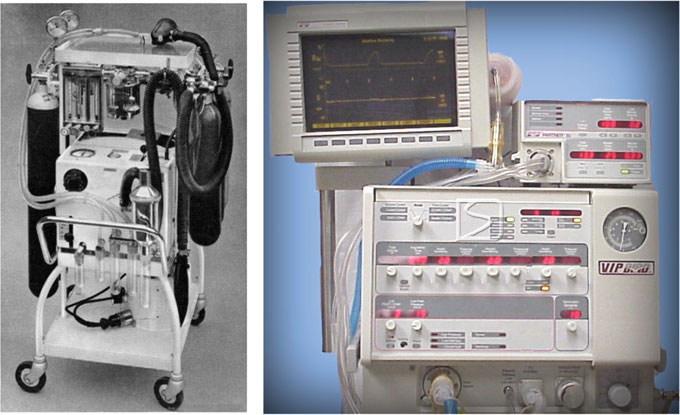
一台输送气体和吸入剂的麻醉机具有患者监测、通气以及安全特性功能。多年来,麻醉机的安全特性逐步得到采用 [5, 6]。
在美国麻醉医师协会(ASA)于 1962 年至 1991 年期间进行的一项调查中,3791 起医疗事故诉讼中有 72 起被认定与麻醉机内的气体输送设备有关。其中,死亡和永久性脑损伤占所有索赔案例的 76%。该调查发现,设备使用不当以及未经过校准和测试即使用的情况,是普通设备故障的三倍以上。调查表明,为确保麻醉机的安全使用,必须对设备进行定期校准和测试。
全身麻醉首次于 1846 年由 WTG 莫顿在麻省总医院提出。多年来,方法、设备和药物的显著进步使麻醉变得更加安全。一位英国麻醉师 H.E.G 布瓦耶于 1917 年开发出一种新的连续气流麻醉机“Boyle’s Machine”。
相较于早期的方法,这台简单的麻醉机经过多次改进后,使麻醉的控制变得更加容易和安全。随着 Boyle’s 机器在便利性、功能、移动性和安全性方面的重大发展,自 20 世纪 90 年代以来,它逐渐被“麻醉输送单元”所取代,该设备也被称为“麻醉工作站”,如图2所示。

/和 https://commons.wikimedia.com(右))
麻醉操作可能会给患者带来并发症的风险。这些风险可能来自外科医生的操作和/或麻醉装置[7–10]的故障或崩溃。根据 20 世纪 90 年代的一份美国报告,麻醉设备的大多数并发症被列为:23% 死亡、21% 神经损伤、9% 脑损伤等[11]。
如果以“呼吸机、连续的、机构使用”作为产品类别,以“死亡”作为事件类型,在美国食品药品监督管理局(FDA)的 MAUDE—制造商和使用者设施设备不良事件数据库中进行检索,可在 2016[12]中找到 163 起事件。这些事件可能由设备和/或使用者引起。
操作原理可以概括为 [13]:
– 进入的气流抬起带重锤的风箱单元,
– 该单元在重力作用下间歇下降,
– 从而迫使呼吸气体进入患者的肺。
通过滑动风箱顶部的可移动质量,可以改变膨胀压力。使用弧形滑块可调节供气容积,该弧形滑块可限制风箱行程。前面上可见的小型重锤臂可用于配置呼气完成后的残余压力。这一部件结构坚固,其可用性促进了正压通气方法在主流麻醉实践中的应用。
现代正压呼吸机主要由以下部分组成:
– 可压缩空气罐或涡轮,
– 空气和氧气供应单元,
– 阀门和管路组件,以及
– 可重复使用和一次性“患者管路”。
空气罐每分钟被气动压缩数次,以向室内供气,或在大多数情况下向患者提供空气‐氧气混合物。如果使用涡轮,则涡轮驱动空气通过呼吸机,流量阀调节压力以提供患者特异性参数。当过量压力释放时,由于肺的弹性,患者将被动呼气,呼出空气通常通过患者管路内的单向阀(称为患者集流管)排出。
呼吸机还可配备用于监测与患者相关的参数(如容积、压力和流量)以及呼吸机功能(如电源故障、机械故障和漏气)的显示和报警系统、备用电瓶、氧气储罐和远程控制。如今,气动系统通常被计算机控制的涡轮泵所取代。
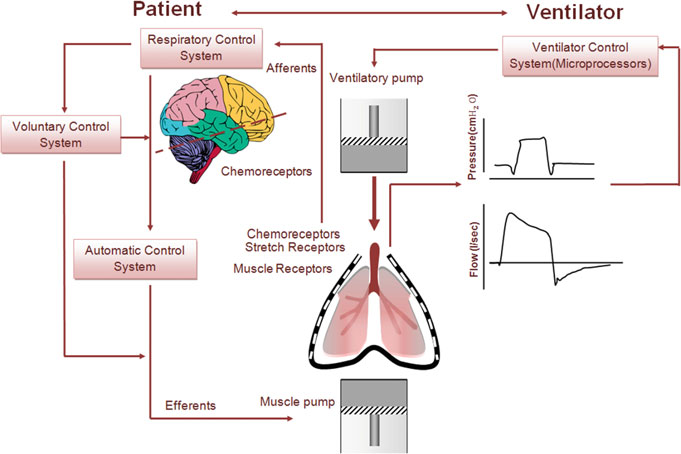
现代呼吸机由小型嵌入式系统自动控制,从而能够精确地将流量和压力特性’适应于个体患者的需求,如图3所示。精细调整呼吸机设置还有助于使通气对患者更加耐受和舒适 [14, 15]。呼吸治疗师负责调节这些设置,而生物医学技术人员则负责美国和加拿大的维护工作。
患者管路通常由三根耐用且轻便的塑料管组成,按功能分开(例如吸入空气、呼出空气和患者压力)。根据所需通气类型的不同,管路的患者端可以是侵入式或非侵入式。
无创技术主要使用鼻罩,适用于仅在休息和睡眠时需要呼吸机的患者。
有创技术则需要插管,对于长期呼吸机依赖的患者,通常采用气管切开套管,因为与喉部或经鼻插管相比,这种方式在长期护理中更为实用和舒适。
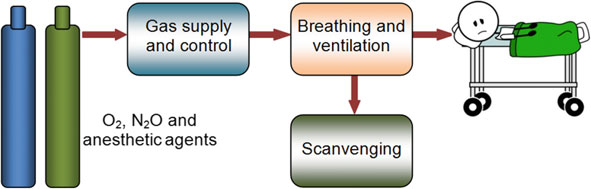
基本的麻醉机由三个基本系统组成:
– 气体供应与控制
– 呼吸与通气
– 废气清除。
通常,麻醉机是通过麻醉装置进行持续气流重复呼吸的。患者的呼出气体(呼吸)被重新供给患者在经过处理并与新鲜麻醉气体按比例混合后,如图 4 所示。
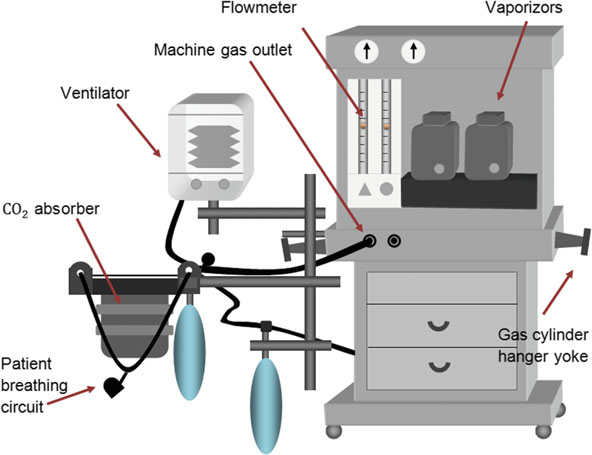
通常,氧气和一氧化二氮气体由壁式出口的主系统供应,压力为 345 千帕。氧气流经一个止回阀(单向阀),通过二级氧气减压器将压力降至约 110 千帕,然后到达氧气流量计的控制阀,如图 5 所示。
来自墙式出口的一氧化二氮气体通过压力感应关闭阀,到达一氧化二氮流量计的一氧化二氮流量控制阀。该关闭阀由通常为 345 kPa 的氧气压力保持开启状态。如果氧气压力降至 172 千帕以下,阀门将自动关闭。
设备的一氧化二氮供应。这些机制将在氧气供应失效时保护患者,防止其意外吸入低氧浓度的气体混合物。
通过调节流量控制阀,可将麻醉调整为适当比例的氧气和一氧化二氮气体混合物及其气流。
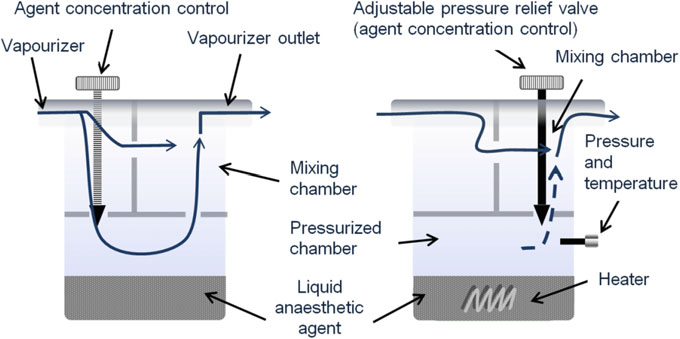
O2 和 N2O 气体混合物从入口进入蒸发器,并分为两条流路:一条进入汽化室,另一条通过旁路进入混合室,如图6所示。流入汽化室的气体混合物流经液态麻醉剂的储液池,然后与旁路气体汇合并混合,流向蒸发器出口。
在电子蒸发器中,麻醉剂在药剂室内被加压成液态并加热。
麻醉系统中呼吸和通气子系统的功能是将麻醉剂气体混合物输送给患者。
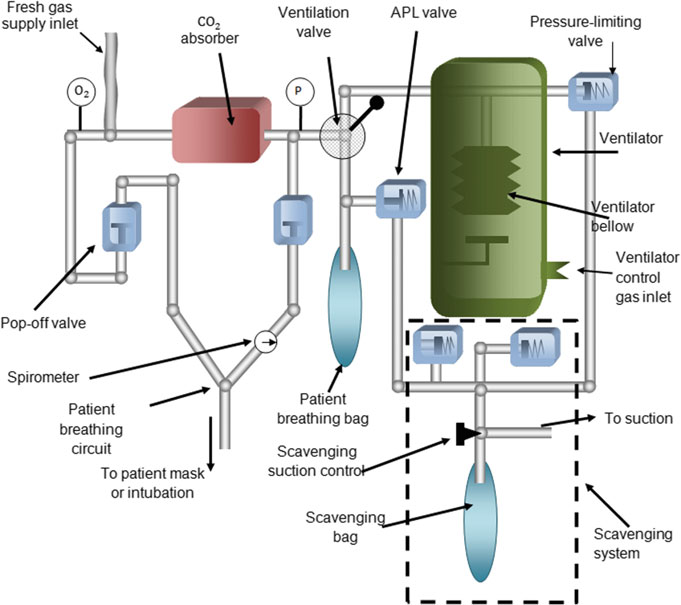
大多数麻醉机向患者提供连续的麻醉气体和氧气混合物气流。图7显示了麻醉机在呼吸机模式下呼吸/通气子系统的环路。图中还显示了用于清除废用麻醉气体的废气清除子系统。
职业安全与健康管理局法规规定,对于暴露在有害气体或蒸气危险水平下的雇主,必须使用呼吸机并实施相关协议和程序。以下工作场所的特定项目需要在呼吸机应用计划中予以解决。
– 所有需要使用呼吸器的工人的医学评估
– 针对不同场所选择呼吸器的程序
– 密合型呼吸器的密合性测试程序
– 在常规检查和潜在紧急情况下方便使用呼吸器的程序
– 呼吸器的清洁、消毒和检查程序
通常,设施应定期执行由本设施维护且通常基于制造商建议的全面运行验证程序。这些程序应在设施的政策和程序中予以说明。
为确保呼吸机的安全使用,应进行并报告以下快速测试:
– 机器的电池备用电源及其断开报警装置应正常工作。
– 测试指示灯必须根据制造商的程序正常运行。
– 必须使用测试肺测试所有声音和视觉报警的适当激活。
– 近端气道压力表和呼气末正压必须得到控制。
– 应按照设备允许的方式进行泄漏测试。
– 压力计应设置为最高水平,高压报警应被触发。
– 在呼吸机循环时应观察平台压。
– 将模式设置为患者将要使用的模式。使用测试肺验证该模式在呼吸机循环时的正确操作。
– 必须使用时钟统计在方便的时间间隔内输送的呼吸次数。
– 必须使用外部设备(如 wright 呼吸监测仪或等效设备)独立测量呼出气体量(潮气量、深呼吸量和每分钟通气量)。
– 在辅助模式下必须检查呼吸机敏感度水平。
– 将与呼吸机配合使用的氧气监测仪(或分析仪)暴露于室内空气和壁挂式氧气(100%)中,并对其进行校准。
– 确保主吸气管路上装有高效微粒空气(HEPA)过滤器。
关于麻醉机的安全特性,有众多国际标准可供参考 [16–18]。麻醉机遵循美国材料与试验协会(ASTM)的标准。其中最常用的标准是:
– 美国麻醉医师协会(ASA),
– 加拿大麻醉医师协会(CAS)
– 澳大利亚和新西兰麻醉医师学院(ABZCA)。
大多数非政府组织,例如大不列颠及爱尔兰麻醉医师协会(Association of Anaesthetists of Great Britain and Ireland)[19] 和美国麻醉医师协会,推荐麻醉前测试程序,以确保机器中所有安全特性的正常运行。
麻醉机的安全特性可分为以下单元:
– 气体供应单元:在大多数新型设备中,气体供应和监控系统可作为高、中、低压系统运行。必须验证从中心管道到设备以及所有气瓶的连接。
– 流量计单元:报告显示,由于氧气流量计位于其他所有气体的上游,存在氧气流失的风险。因此,氧气流量计应始终位于下游现代设备中流量计的顺序。如果在任何其他气体的上游发生损失或泄漏,仍会向设备提供足够浓度的氧气。
– 流量计单元:已调查了使用蒸发器单元时出现的多种错误,例如填充错误的麻醉剂、错误安装导致新鲜气体流量丢失、同时使用多个蒸发器,以及由于不适当的运输安排将液体麻醉剂误注入气体通道。所有这些潜在风险促使国际标准化组织(ISO)和美国材料与试验协会(ASTM)强制要求为蒸发器增加安全机制。
呼吸系统和呼吸机的新鲜气体输送单元:必须检查整个系统,以确保无泄漏使用和正确气体选择。
废气清除:由于成本、忽视、缺乏健康安全检查等原因,废气清除有时在麻醉机中被忽略。废气清除系统由美国材料与试验协会和国际标准共同规范。
废气清除系统还包含负压和正压释放阀,以确保在系统发生故障时,不会将危险压力传递到呼吸系统中。
每次进行测量时,其目的都是为了生成数据。随后对数据进行处理、分析,并与要求进行比较,以便做出适当的决策。如果所使用的设备未经校准,则所有这些测量和控制的可靠性与准确性都将受到质疑。校准可确保测量仪器显示被测物理量的准确且可靠的数值。因此,校准是任何测量过程中不可或缺的环节。测量必须可追溯至可接受标准,才能进行比较。只有在提供不确定度值的情况下,测量结果才是有意义的。不确定度是对测量质量的衡量,它提供了评估和最小化因错误决策带来的风险及可能后果的手段。
国际测量界建立文件化标准(程序),以规定如何测量此类量(气流、压力等),从而提供手段来比较产品质量或确保满足安全与健康要求。因此,要实现可追溯的测量,需要三个要素。
– 关于如何测量该量值的公认且适当的定义
– 校准的测量设备
– 合格且经过培训的人员,能够评估标准/程序,并使用设备系统。
每次手术开始前应执行以下常规控制。此外,在每次手术中每位新患者使用前,或呼吸系统、显示器或辅助设备有任何更改或添加时,应执行指定的控制。麻醉师有责任确保所有这些控制均已正确执行。
– 执行制造商规定的机器控制:现代麻醉工作站可能在启动期间自动执行以下许多检查。
– 电源控制:确保麻醉设备及相关辅助系统已连接至主电源并已开启。
– 气体供应和吸引控制:检查氧气失效报警是否正常工作,对于某些设备,该报警可通过断开氧气管道来测试;而对于配有气体供应总开关的设备,可通过关闭总开关来触发报警。
– 医用气体供应检查:分配并确认所有通过管道网络提供的气体。
– 通过拉力测试确认每条管道均已正确且牢固地插入相应的气体供应终端。
– 检查麻醉设备是否已连接氧气供应,并确认存在来自备用气瓶的充足氧气备用供应。
– 检查是否已提供并连接其他拟使用气体的充足供应,且连接方便。
– 检查流量计(如配备)的结构和操作,确保每个控制阀能平稳运行。
– 使用应急氧气旁路控制,并确认气体出口有气流产生,且管道供应压力无明显下降。
– 检查吸引装置是否正常工作,所有连接是否牢固。
– 呼吸系统和蒸发器控制:检查所有将要使用的呼吸装置,并在使用前按以下所述实施“双袋测试”。通过阻塞患者端并压缩储气囊,对呼吸回路进行压力泄漏测试。最初建议常规进行蒸发器的手动泄漏测试。
– 检查所需挥发性麻醉药剂的蒸发器是否已正确安装到麻醉设备上。必须对蒸发器执行手动泄漏测试。某些麻醉工作站会自动检测蒸发器的完整性。检查 CO2 吸收器和正确的气体出口。
– 呼吸机控制:检查呼吸机是否已准确配置为预期用途。确保呼吸机管路已牢固连接。设置好控制参数,并确保在吸气阶段能产生适当的压力。
– 双袋测试控制:在单独检查完蒸发器、呼吸系统和呼吸机之后,应进行双袋测试。
– 废气清除控制:检查麻醉气体清除装置是否已开启并充分运行。确保管道已连接至呼吸机、呼吸系统或麻醉工作站的适当排气口。
– 监护设备检测:检查所有监护设备,特别是 AAGBI 麻醉与复苏期间监护标准指南中提到的设备,确认其功能正常,并在使用麻醉系统前已设置适当的参数和报警。
– 气道设备检查:检查所有细菌过滤器、导管连接头、接头等。
ECRI(紧急医疗护理研究院)建议采用一种测试程序,该程序必须作为完整的运行验证程序写入设施的政策/程序中,并定期实施。通常应基于制造商的以下建议[20]:
– 体积流量验证,
– 定期进行系统效率检查,
– 获取特定信息并与设计数据进行比较,
– 建立定期维护控制基准,
– 在当前已实现满意空气污染物控制情况下的未来安装设计原则,
– 满足特定类型工艺的法规或政府要求。
平均空气流速必须通过计算 Q = V × A 来测量,其中 V 为平均空气流速,A 为平均横截面积。
在排气系统的任意一点,必须通过计算 TP = SP + VP 来测量三种空气压力,其中 TP 为总压,SP 为静压,VP 为动压,单位为 mmH₂O。
用于测量的设备包括测压计、填充油或其他合适液体的 U 型管压力计、水位计和压力表显示。应注意,倾斜式压力计可提高精度,并允许读取较低流速值。
测量方法包括通过 U 型管压力计在一处或多处孔上测量罩内静压。使用厚壁软橡胶管依次将压力计连接到各个孔上,测量水柱高度差。在已知罩内静压(SPh)后,体积流量计算公式为 Q = 4005 × A × Ce × √SPh,其中 Q 为气流流速,单位为 m³/s;A 为平均横截面积,单位为 m² 平方英尺;Ce 为入口损失系数;SPh 为罩内或风管内的静压。
在测量气流的动压和流速时,使用皮托管。该设备由两个同心管组成。其中一个测量气流中的总压或冲击压,另一个仅测量静压。环形空间和中心管通过压力计连接。标准条件下气流速度确定为:VPe = VPm / df,其中 VPe 是等效速度压力 VPm 是测量得到的速度压力,df 为密度修正系数。
在风速测量中,使用旋转叶片风速计、摆动叶片风速计、热式风速计、烟雾管、示踪气体法和皮托管。旋转叶片风速计用于测定通过大型送风口和排风口的气流。它可用于 10–15 m³/s 范围内的压力或吸力测量。摆动叶片风速计用于现场测量。它具有高度便携性,量程宽,可提供瞬时读数。热式风速计由速度传感器和温度传感器组成。气流经过加热物体时带走的热量与气流速度相关。在示踪气体法中,示踪气体被连续计量进入一个或多个进气口,并随进入的气流一起流动。在下游某点采集空气样本,并测定排出气流中示踪气体的浓度。空气流量速率等于供给速率除以示踪气体浓度。
现有的国际指南可用于麻醉机检查。以下规程基于现有文献和个人实践制定,涉及以系统化方式对麻醉机的气动、电气、电子及其他部件进行检查 [21–23]。
以下建议旨在为麻醉实践提供基本指南。它们旨在为合理且可接受的患者护理提供一个框架,并应据此进行解读,允许在不同情况下具有一定程度的灵活性。随着技术和实践的发展,本指南的每个部分都将根据需要进行修订。
麻醉机是一种连续流动装置,设计用于以精确浓度的麻醉蒸气(如异氟烷和七氟烷(舍沃兰))与医用气体(如氧气和一氧化氮)混合,准确且持续地提供,并在可控压力和流量下输送给患者。
呼吸机和麻醉机必须设计和制造成在正常工作条件下能防护电击、过高温度、灰尘和水。呼吸机和麻醉机所有在正常工作条件下使用的部件都必须有效防护腐蚀。该防护措施不得因操作而受损。呼吸机和麻醉机必须设有铭牌,铭牌上的信息应清晰可见,并以在正常使用过程中不会被删除或移除的方式印刷。铭牌应包含以下内容:
– 制造商名称或标签
– 序列号和生产年份
– 模型标识
– 金属类型标识。
呼吸机和麻醉机必须经过型式批准测试程序,并获得型式批准证书。
呼吸器和麻醉机必须满足以下计量和技术要求。检定周期由法规规定。制造商必须确保这些仪器可在参考条件下使用。呼吸机的参考条件为:
– 输入电压:(100–240) V 交流电,50/60 Hz
– (12–24) V 直流电,内部电池(电池供电时)
– 充电时间:< 6 h
– 呼吸机和压缩机的电池续航时间至少为 30 分钟
– 呼吸机的电池工作时间最长 7 小时
– 压缩机和呼吸机的电池续航时间最长 2 小时。
空气和氧气容积浓度:(18–100)%,当前气压(如果手动输入数值)。
麻醉机的参考条件为:
– 输入电压:(100–240) V 交流电,50/60 Hz
– 内置可充电电池可用性——工作时间最少 30 分钟。
– 系统的环境工作条件:
‐ 温度:(10–40) °C,
‐ 相对湿度:(15–95)% 相对湿度。
麻醉气体浓度为:
– CO₂:(0–20)%
– NO₂:(0–100)%
– 哈洛烷、国际标准化组织、恩氟烷:(0–12)%
– 七氟烷:(0–15)%
– 地氟烷:(0–22)%
呼吸机和麻醉机的测量范围如下:
– 低流量:(−60 至 40) L/min
– 高流量:(−300 至 200) L/min
– 呼吸机输出压力:(−60 至 140) cmH₂O
– 容积:(−1.00 至 4.00) L。
所有测量必须符合标准 EN IEC 60601‐1“医用电气设备通用要求”[24]中的要求和指南。
测量错误不得超过以下规定的数值:
– 流速:读数的 ±10%
– 呼吸机输出压力:读数的 ±5%
– 容积:读数的 ±10%
– 麻醉气体浓度偏差:读数值的 ±1%。
验证证书必须提供,并包含:
– 与符合其他标准相关的通用、技术和其它文档,可实现测量类型的符合性验证。
– 使用说明书,必须包含更多详细信息以及所有组成部分的基准描述。
– 软件的操作和使用信息,如果设备配备了微处理器。
为满足工作人员的生理需求,设定了多项呼吸机性能标准。还需了解过滤原理及工作场所气溶胶的特性,以确定颗粒物呼吸器滤芯的适当测试条件。现行的滤芯测试标准可确保在工作场所不会发生显著的气溶胶穿透。
如上所述,呼吸器计划并非是一项简单的任务,尤其是当营地不具备评估所有影响因素的专业知识时。然而,如果员工存在暴露风险,这项任务就显得尤为重要。对于大多数人而言,最好的解决方式是咨询地区 OSHA 办公室,或借助本地合格供应商来协助呼吸器的选择和适配,以及制定适当的呼吸器相关程序和协议。
综述强调,尽管麻醉机已具备多种安全设计,但仍可能发生问题。人为因素导致的并发症远多于机器故障。因此,充分了解麻醉机基本原理,并在使用前检查各部件是否正常运行,对于最大限度地减少这些风险至关重要。
尽管技术先进,术中机器故障仍存在虽罕见但危及生命的可能。一旦发生机器故障,应备有适合患者年龄的自动充气袋以及备用氧气源作为急救措施。
用于湿化人体呼吸气体的热湿交换器(HME)——第2部分:用于潮气量不小于250毫升的气管切开患者 适用于潮气量最小为250毫升的气管切开患者
近红外光谱(NIRS)设备
