
1、病例简介
患者男性,55岁,胃部疼痛2个月,以饥饿痛、夜间痛为主,当地胃镜检查提示十二指肠多发溃疡,胃体凹陷型病变(病理提示为高级别上皮内瘤变)。碳13尿素呼气试验为阳性,全腹增强CT未见明显异常,无消化道肿瘤家族史。
2、背景分析
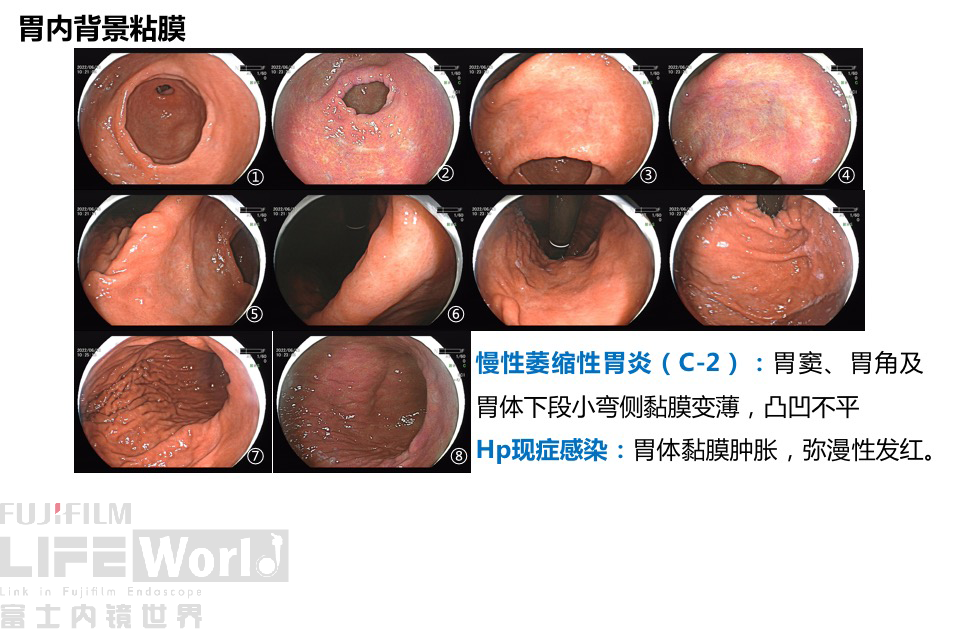
慢性萎缩性胃炎(C-2):胃窦、胃角及胃体下段小弯侧黏膜变薄,凸凹不平。
Hp现症感染:胃体黏膜肿胀,弥漫性发红。
3、胃体病变的观察
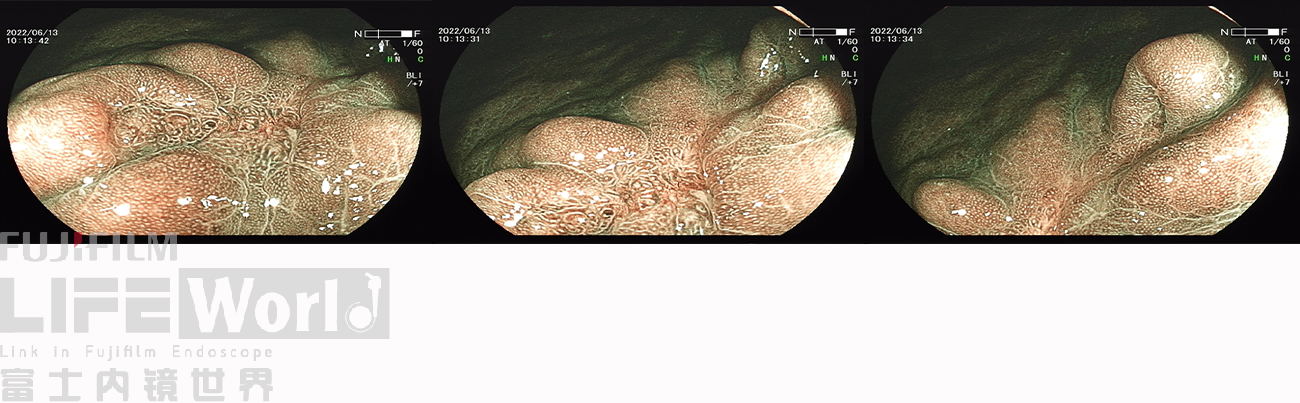
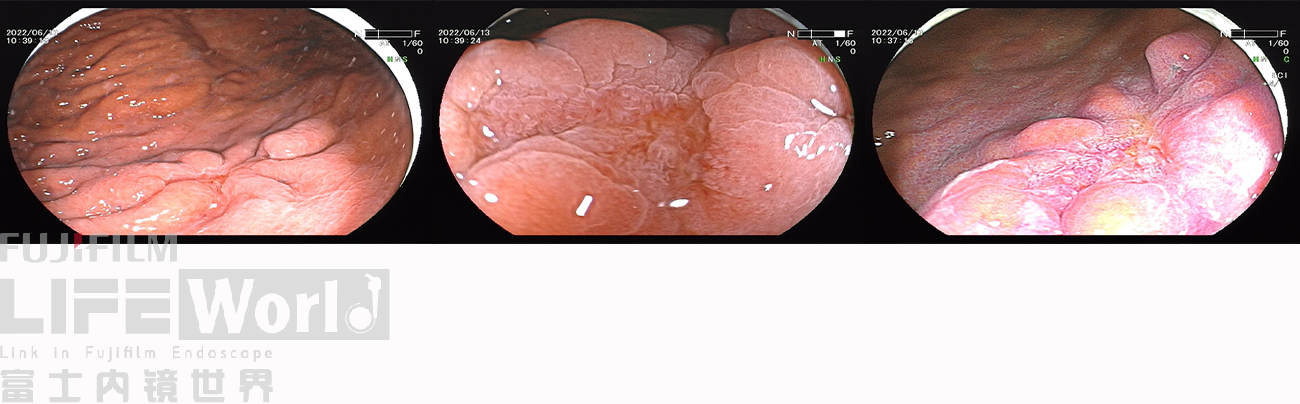
白光观察:胃体下段大弯侧可见一处中央凹陷的病变,色红,范围约1.2×0.6cm,周围黏膜集中、中断。
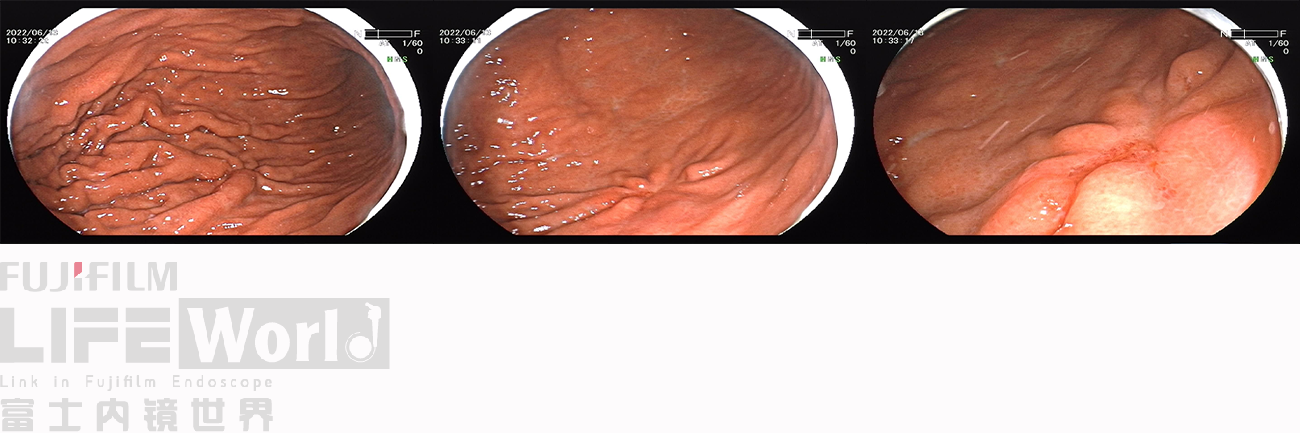
LCI模式:病变为橙黄色,周围黏膜呈紫红色。
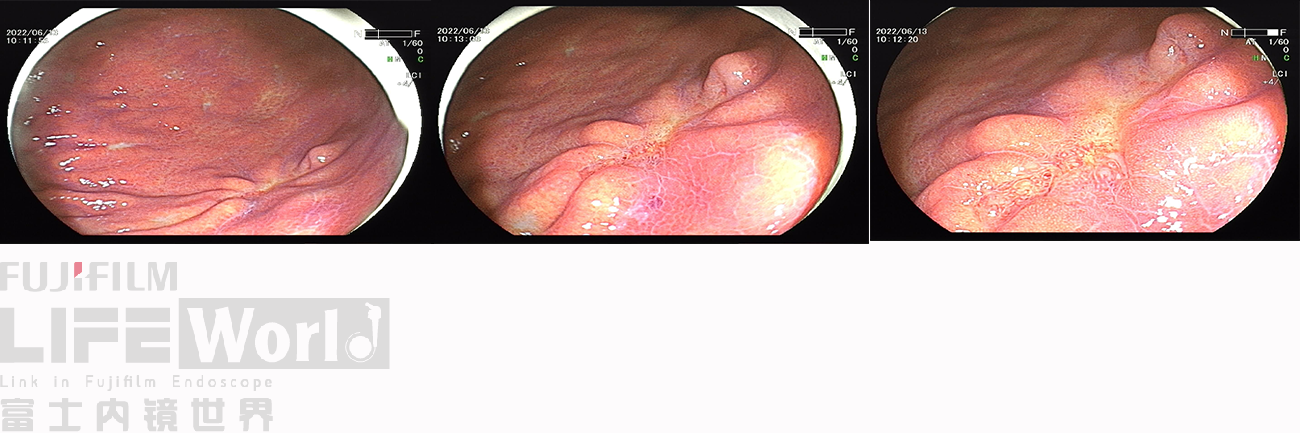
白光、LCI、BLI的对比观察。
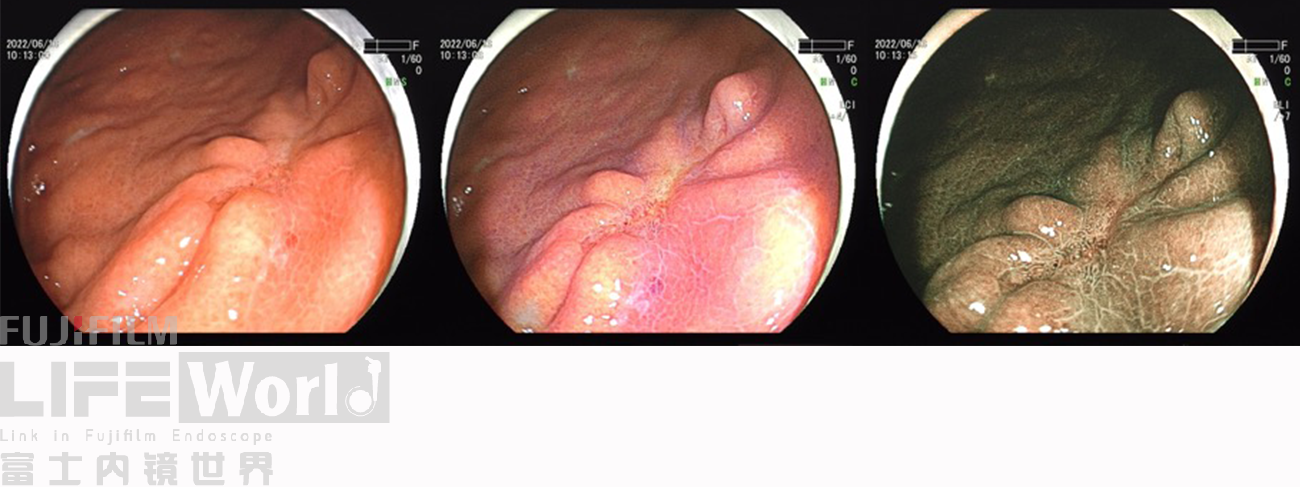
BLI模式低倍放大观察,可清晰的勾勒出病变的范围,病变的口侧端表面微结构的异型性明显,考虑为癌灶,病变的肛侧端异型性不明显,考虑为上皮内瘤变。
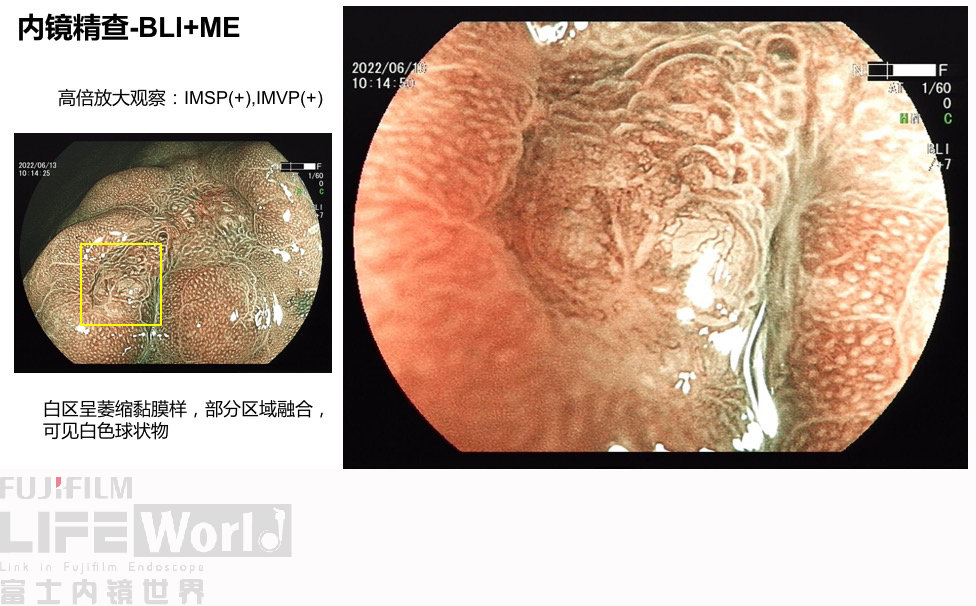
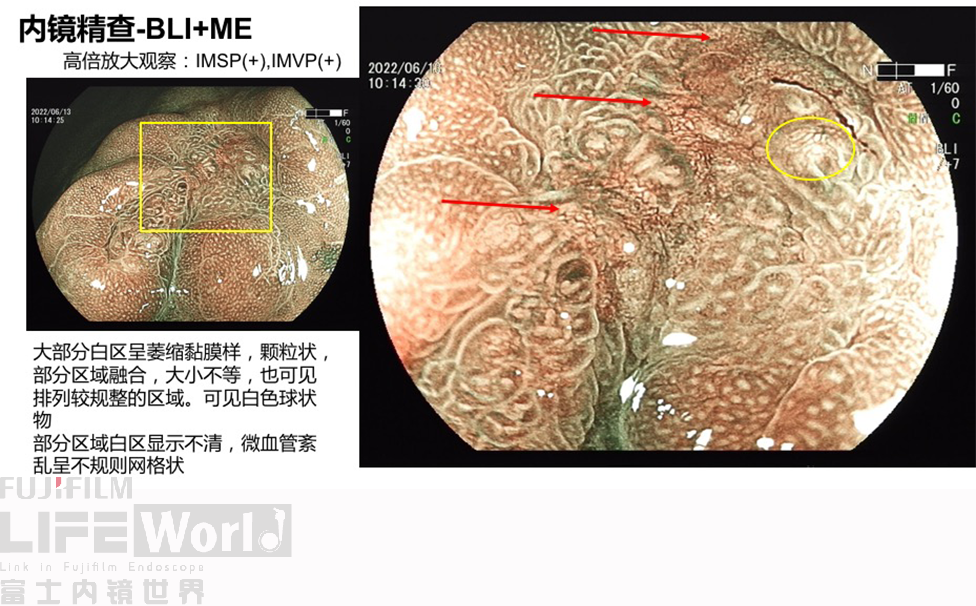
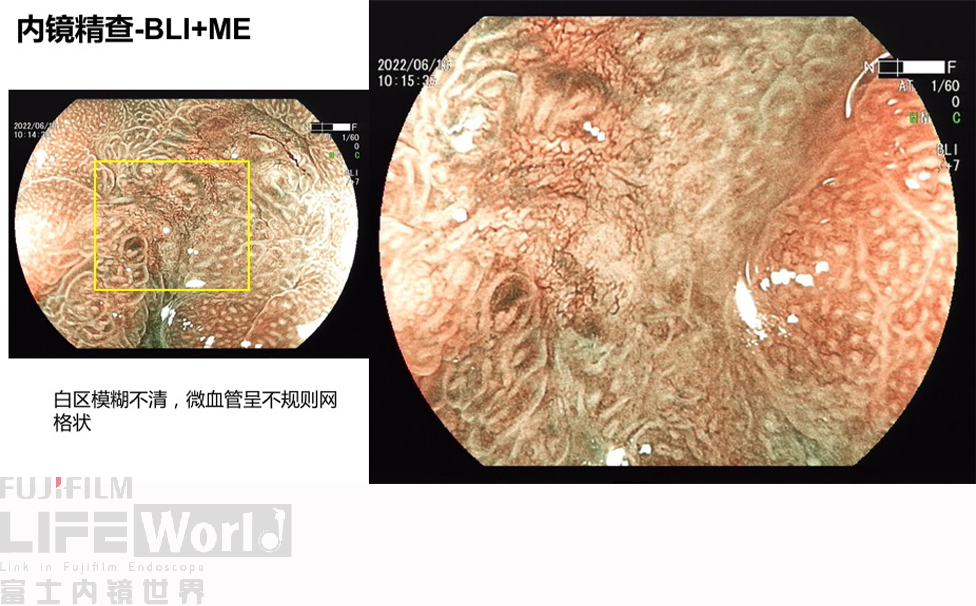
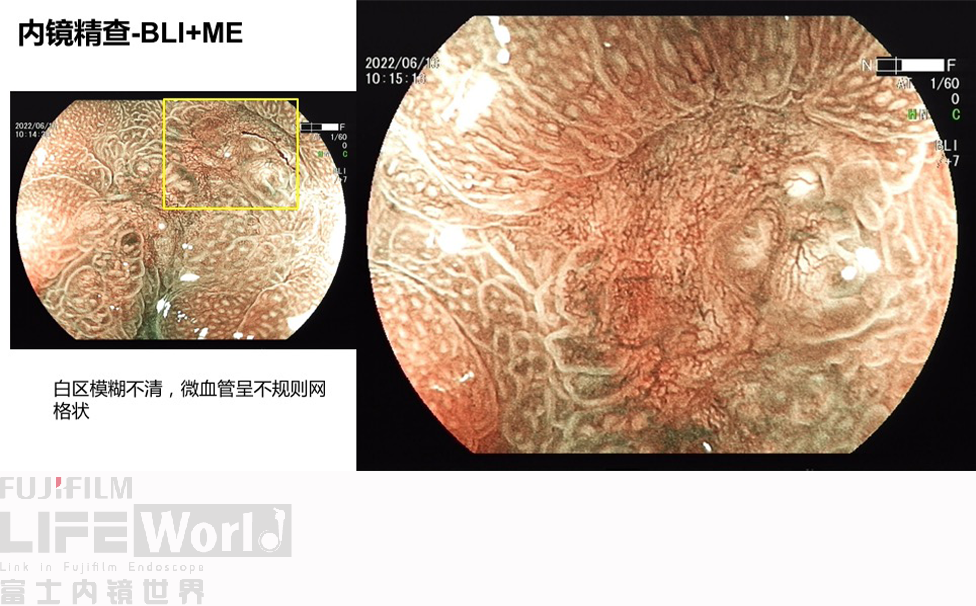
对考虑为癌灶的区域进行中倍放大观察:IMSP(+), IMVP(+)。
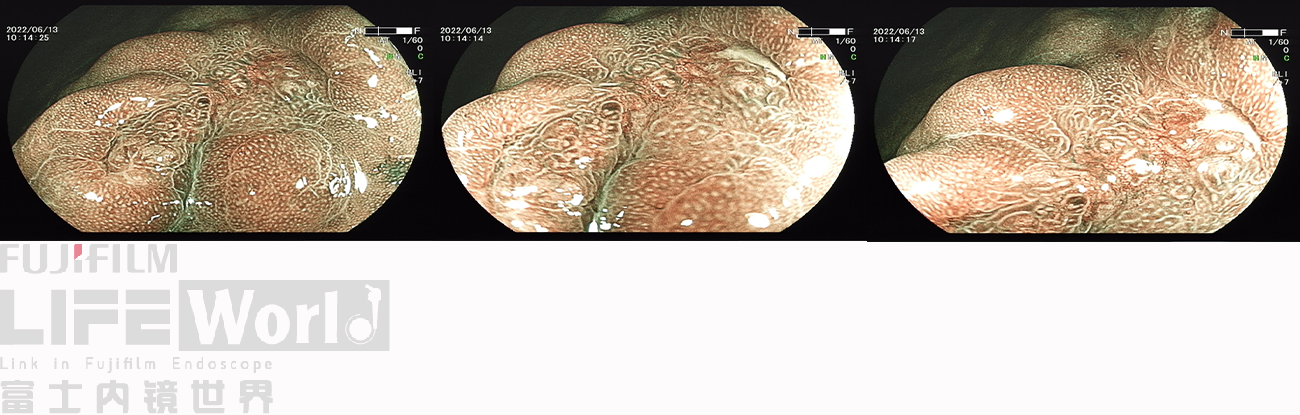
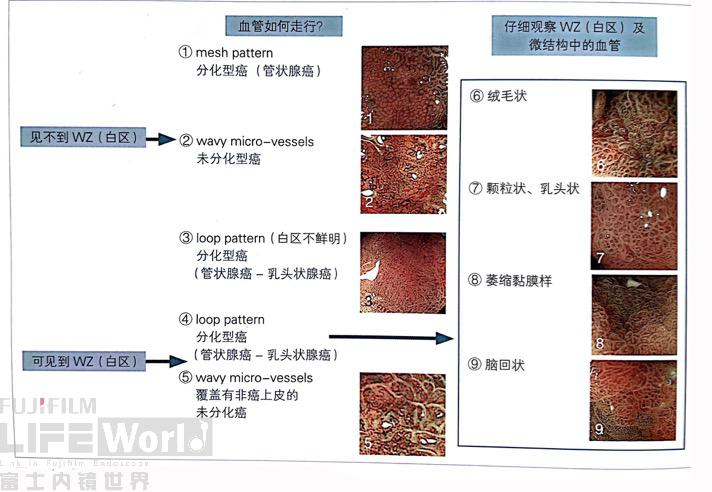
对考虑为癌灶的区域进行高倍放大观察,根据下面的胃癌放大内镜诊断流程图来进行判断。
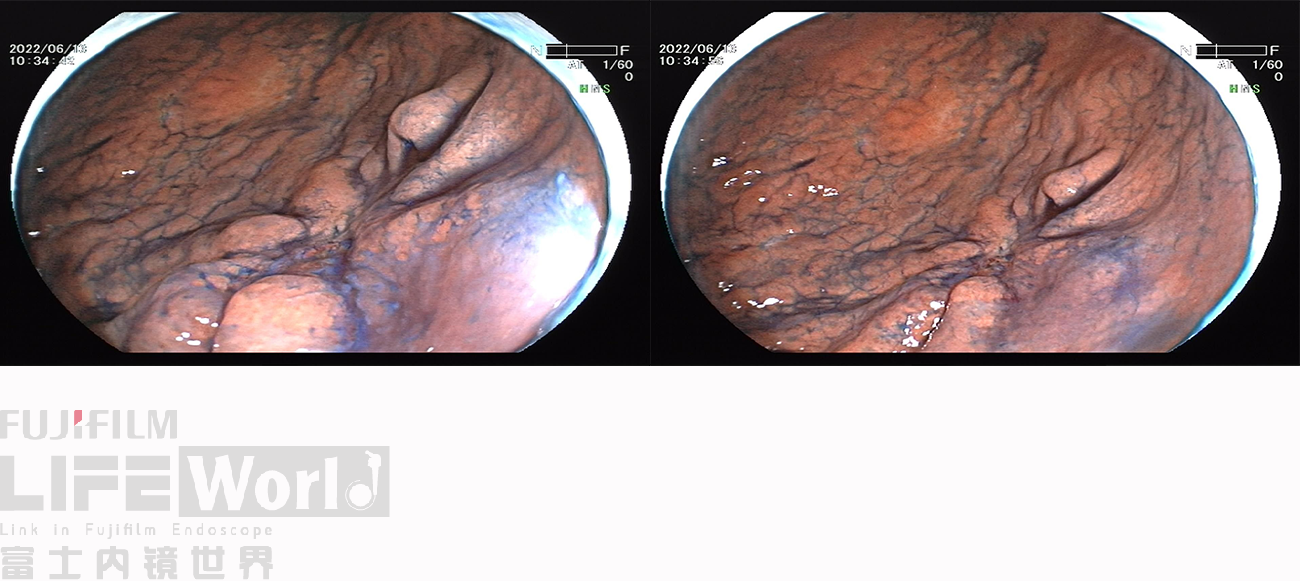
靛胭脂染色可清晰的勾勒出凹陷病变的范围。
乙酸染色后,病变中央部白化褪色比较快。
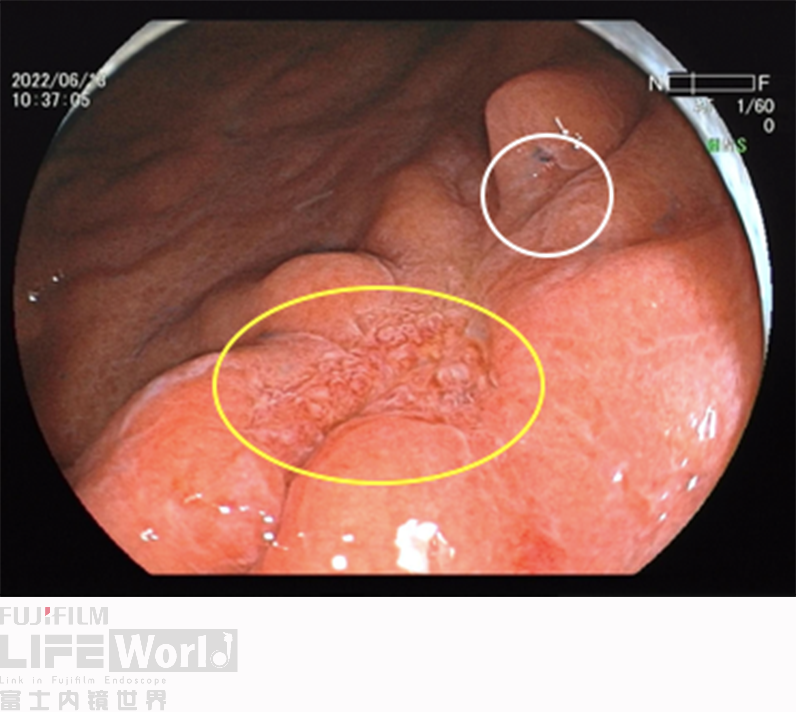
除了黄圈内考虑为癌灶的病变发红,白圈内考虑为上皮内瘤变的病变也略发红。
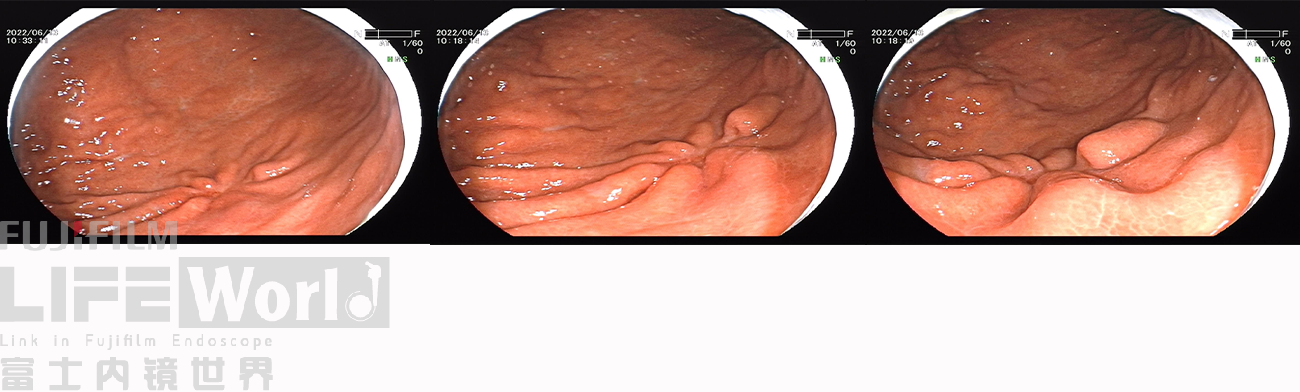
充气吸气后,可见病变凹陷处延展性欠佳,周围皱襞集中、中断。
4、术前活检
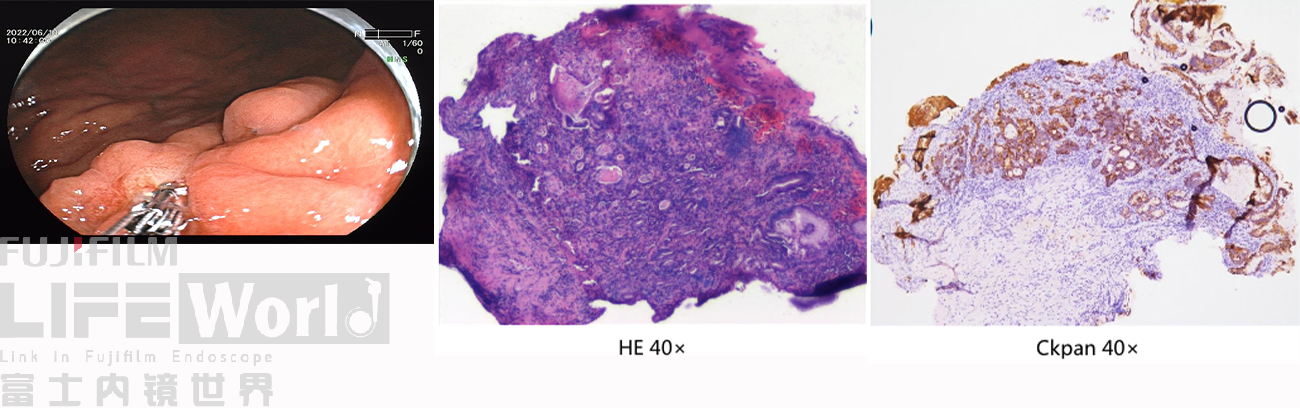
我们在内镜下精准活检,取材2块。
病理所见:送检胃体粘膜2块,有者可见粘膜肌。小凹上皮剥脱糜烂。部分区域见到少许癌组织,癌细胞呈不规则腺样或条索状排列。
免疫组化染色结果:Ki67(30-50%+),P53(约30%+),CKpan(+)。
病理诊断: (胃体)腺癌。
5、诊断及治疗
结合内镜观察及活检病理结果,考虑为胃体早期癌,0-IIc,tub2,浸润深度有可能为黏膜下层(T1b),建议行超声胃镜进一步检查。经过医生与患者的沟通,患者最终拒绝超声胃镜检查,决定行胃远端大部切除术。
内镜下术前定位:于病变口侧、肛侧、前壁侧及后壁侧各留置一枚钛夹。
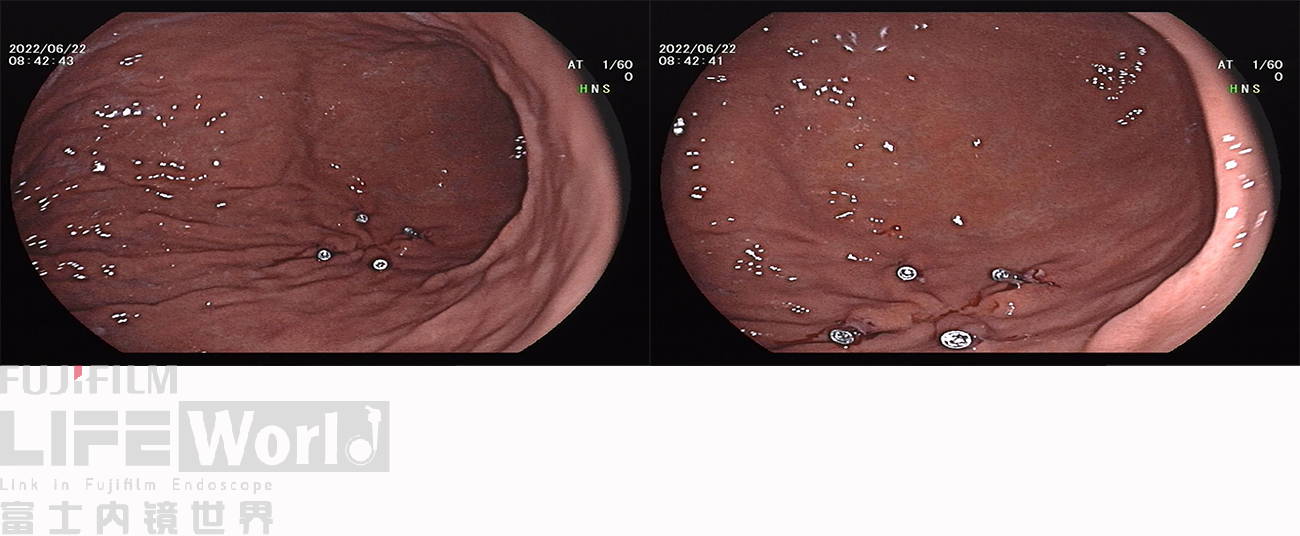
行根治性胃远端大部切除术、结肠前Billroth-II式、Roux-en-Y吻合术。
6、术后病理
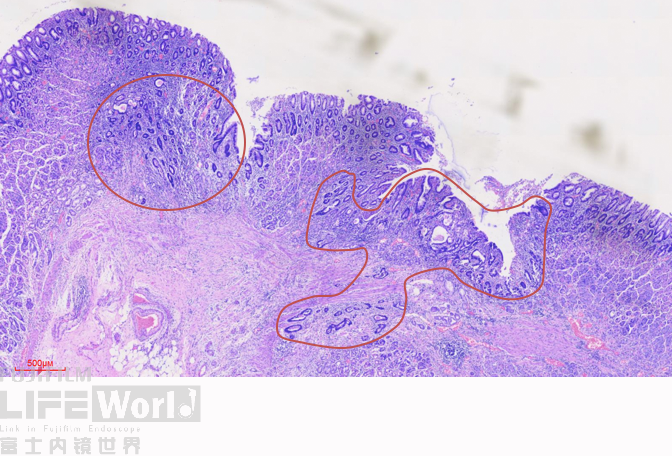
术后标本显示,皱襞皱缩,病变较小,显示不清,肉眼无法辨别。病理室按照钛夹标记点来进行组织固定、包埋及切片。重点部位一共得到10个组织条,其中2号切片示中分化腺癌,6号切片示高级别上皮内瘤变,局灶癌变。
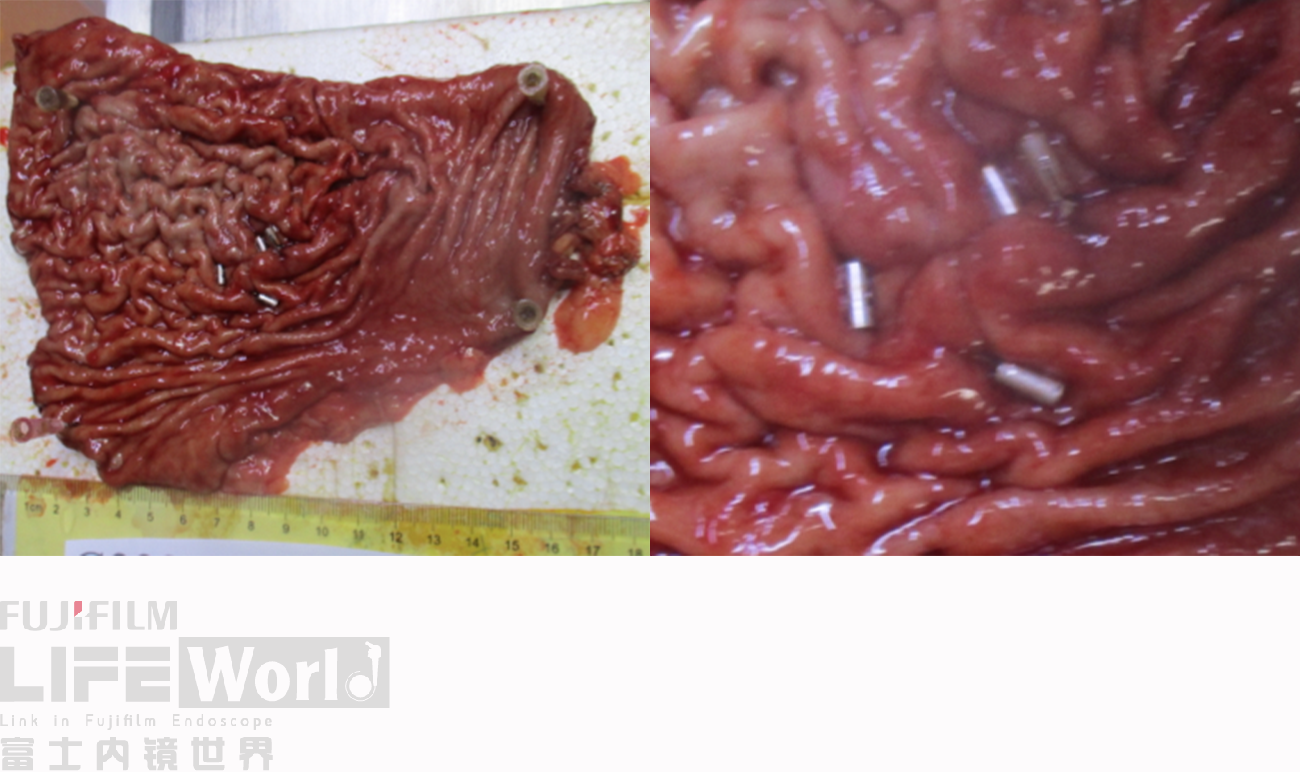

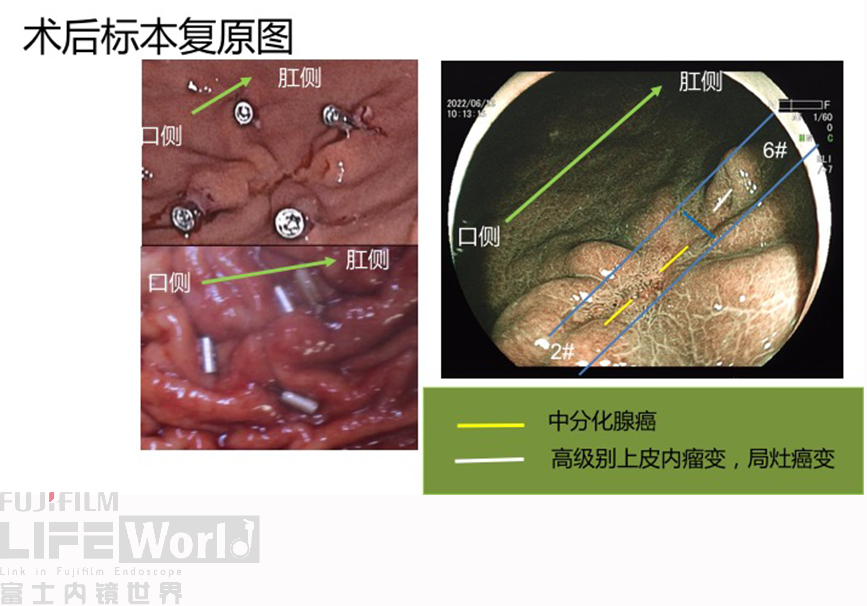
HE染色:2号切片示中分化腺癌,6号切片示高级别上皮内瘤变,局灶癌变。
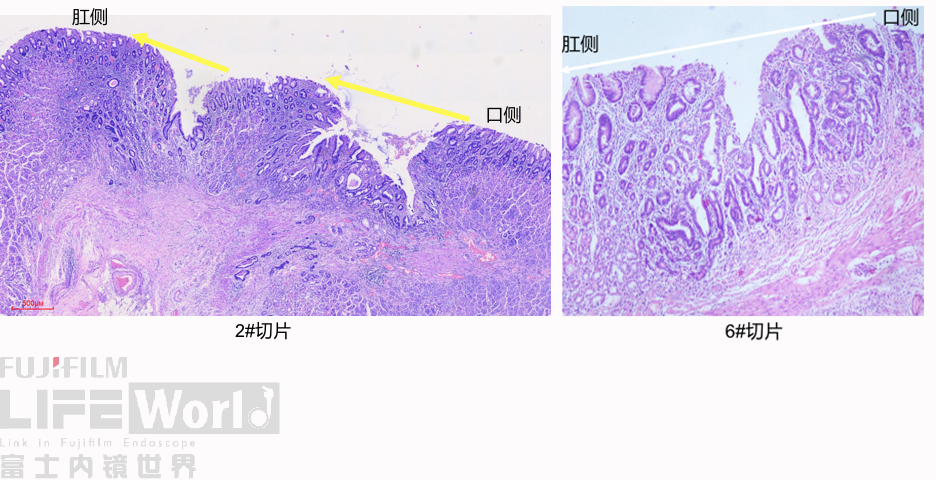
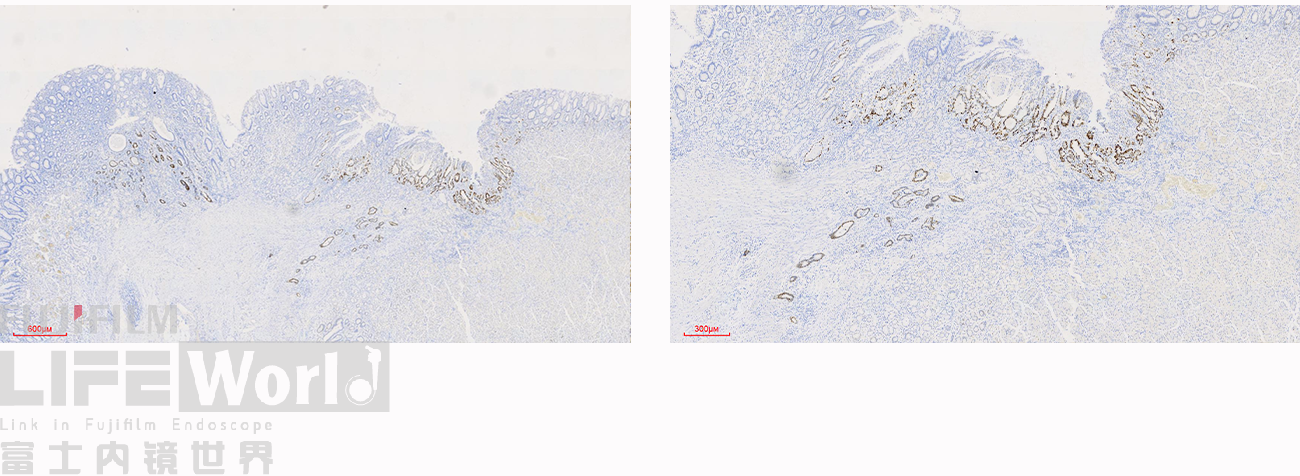
这是2号切片,病变位于一条皱襞顶端。
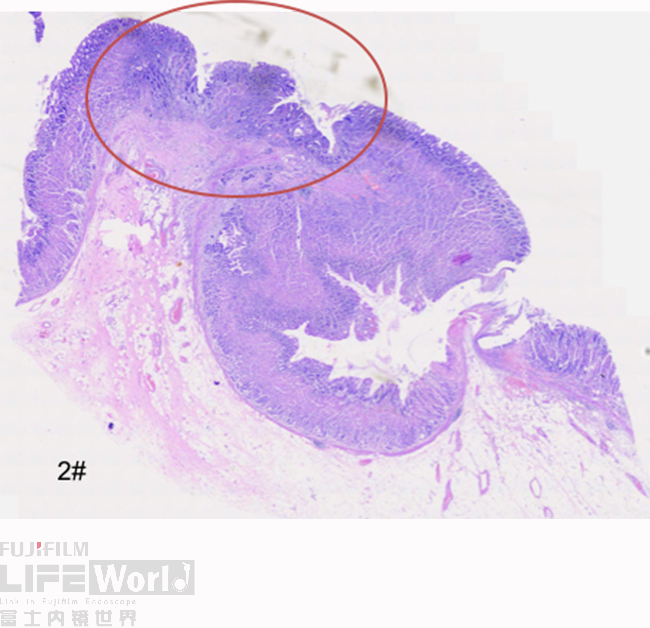
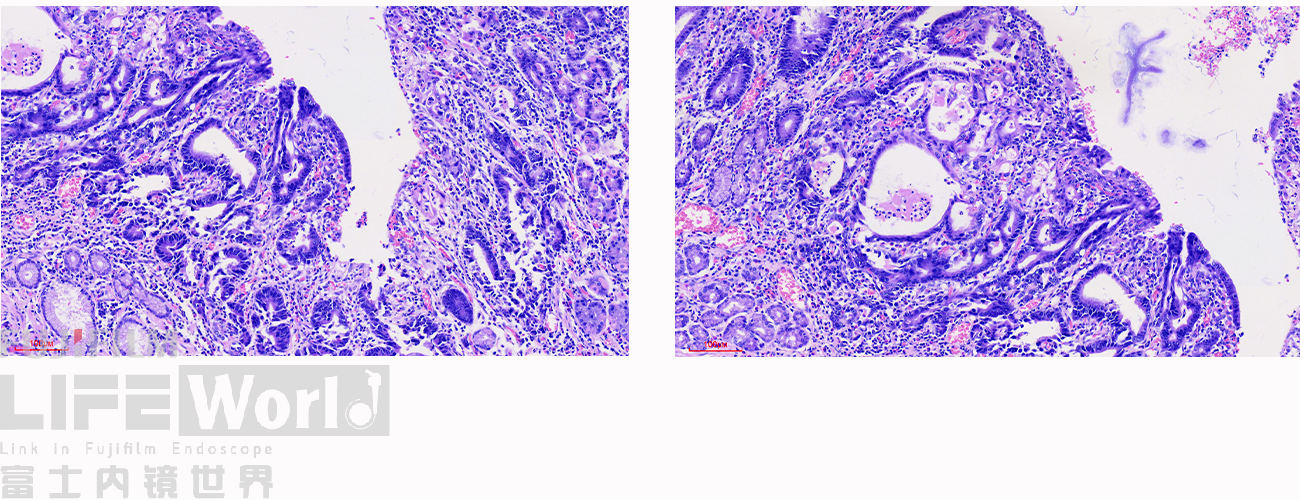
病变处(红圈内)可见不规则的腺管状结构,部分呈筛网状。图中可以看出,病灶间可见相对正常的胃底腺结构。图片中最深的病灶已经侵及粘膜肌层。
病变处细胞异型性明显。病变内部可见多处扩张的腺管,内部可见坏死碎片。对应胃镜图片上的白色球状物。
此为病变最深的地方,癌变的腺管侵及粘膜肌层。
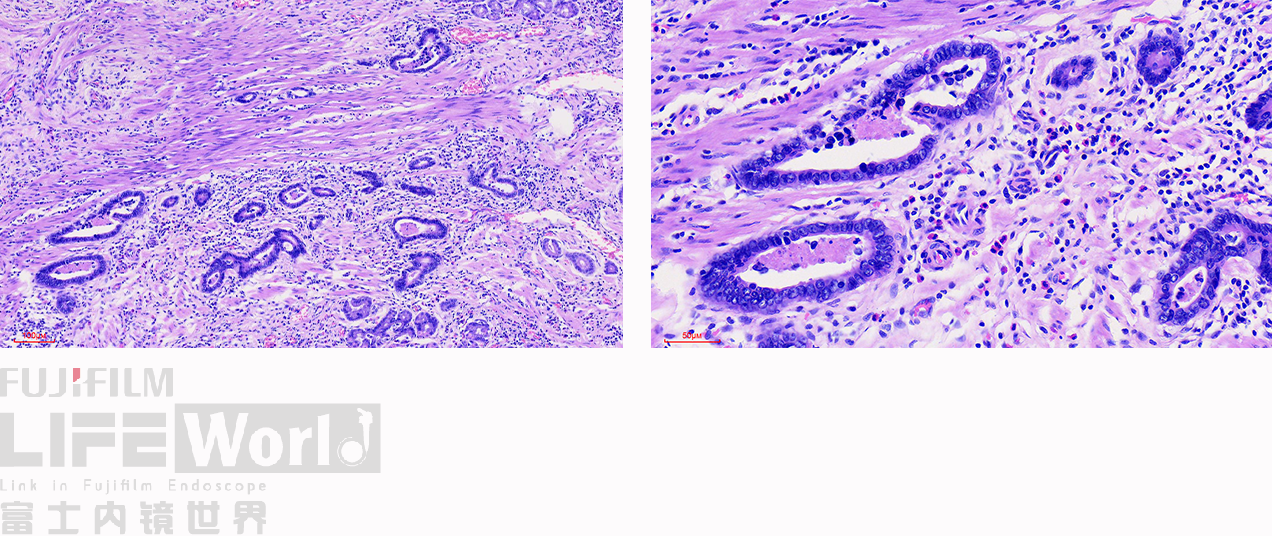
CK-pan染色显示肿瘤细胞为上皮细胞,呈不规则腺管状排列,提示为中分化腺癌。
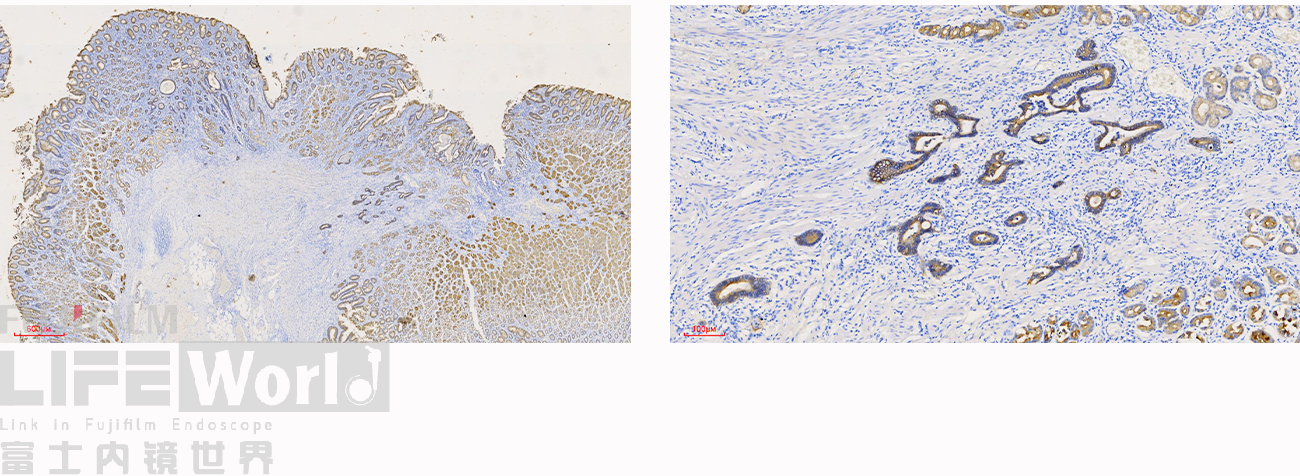
P53: 80%(+)
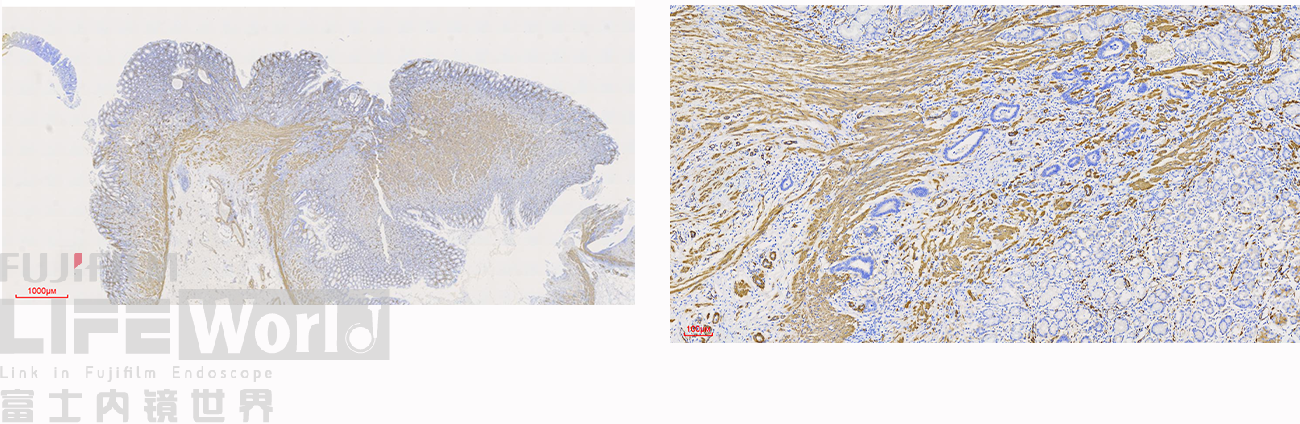
SMA染色:粘膜肌层完整,肿瘤细胞侵及粘膜肌层,但未突破。
7、病例总结
①本病例发生于胃体大弯侧的皱襞处,且病灶较小,不易发现,如果注气不充分则很可能漏诊,因此,在胃镜检查中,充分注气获得清晰的视野是非常必要的。
②本病例为Hp现症感染,胃体大弯侧的皱襞较为粗大,衬托出病变凹陷较为明显,呈现出病变周围皱襞集中、中断的视觉效果。且病变累及了黏膜肌层,柔软度略差一些,致使我们对于病灶浸润深度的判断出现了误差。反思这个病例,如果先进行除菌治疗1-2周,待炎症消退后再放大观察,对浸润深度的判断会不会更准确些呢?
③对于浸润深度有疑问的病例,超声内镜检查或许是个很好的帮手。该病例没有进行超声内镜检查,有些遗憾。
【本期嘉宾点评】
黑龙江省医院 郭雨栋 医生
首先对胃的内镜下整体背景粘膜和Hp感染情况进行了阐述,为Hp感染的慢性萎缩性胃炎。
该病变位于胃体下部大弯侧,病变大体分型为IIc型,病灶较小,有时候受皱襞影响不易发现,注气不充分时易漏诊,白光下给出了远景、中景及近景照片,并通过气体量的变化展现了不同注气状态下的病变形态,病变有皱襞集中、中断,未见皱襞融合现象,部分区域色泽发红,另外对病变肛侧端微小的粘膜变化也没放过,观察的很仔细,留图很规范。
LCI及BLI+ME观察更好的呈现了病变的边界,微腺管及微血管结构变化,看到了白色球状物,喷洒醋酸后部分区域见绒毛状结构更清晰,通过LCI及BLI+ME对病变的性质做出了早期癌的预判,操作过程精细规范,展示了一个精彩病例。
该病例进行了外科根治术,术后病理病变未侵及粘膜下层,未见脉管侵犯和淋巴结转移,与术前内镜深度判定有差异,提示我们有时候受病变自身特点的影响,诊断起来带有一定的迷惑性,超声内镜是诊断的有益补充,但受自身特异性和敏感性的影响,目前是否做为术前常规检查手段仍有争议,有时候诊断性的ESD治疗也可作为不能明确浸润深度病变治疗的手段。
吉林市人民医院 刘志宏 医生
1、白光下,病变位于胃体下部大弯,呈0-Ⅱc型的浅表凹陷病变,病变区域有皱襞的中断,这种改变多见于溃疡修复及低分化/印戒细胞癌。充分注气可以看到,皱襞中断处没有断崖式凹陷及末端膨大、分支,充气、吸气图像看病变区域蠕动良好,可以暂不考虑低分化/印戒细胞癌,病变浸润深度应局限在黏膜内或黏膜下浅层;
2、LCI是蓝激光内镜最最鲜明和实用的技术,在LCI下看凹陷区域实际是分为3个部分,口侧及肛侧偏后壁两处在LCI下更加的发红,呈不规则的红黄混杂,而中央的区域呈发白色调。结合凹陷周边黏膜的紫色肠化的病变发生背景,符合紫包红/黄的早癌表现,更加有利于在非放大下识别及初步诊断病变性质。中央发白区域提示修复可能性大;
3、蓝激光放大下,口侧有明显的边界,有不规则的表面微结构和血管构造,考虑癌。有白色球状物,多见于分化型癌。腺体融合、血管构造不规则的树枝状,局部表面微结构显示不清,这些都支持中分化癌。
