随着重症医学的发展,动脉血气分析早已成为患者评估的重要利器之一。动脉血气分析中的动脉血氧分压(PaO2)是反映患者氧合情况的重要指标,但该值会受到吸氧浓度(FiO2)的影响。一般来说,FiO2越高,PaO2越高。因此,为了使得到的血气分析结果更加准确、更能反映患者的氧合情况,就必须排除FiO2的影响,进而计算患者的氧合指数(PaO2 / FiO2)。PaO2 /FiO2的计算必须要知道患者的FiO2,那么传统氧疗中鼻导管吸氧患者的FiO2是多少呢?
鼻导管是一种临床常用的吸氧装置,对其使用时的注意事项众说纷纭,作为一种吸氧装置,其使用过程中最重要的注意事项即是FiO2。临床常用的鼻导管FiO2计算公式为:FiO2=(21+4×氧流量)%,知道公式的推算过程将有利于我们分析鼻导管FiO2的影响因素,指导临床更准确地使用,以达到我们预期的治疗效果。
在计算之前,我们首先要明白,鼻导管作为一种低流量吸氧装置,患者FiO2会受到很多因素的影响。因此,任何方式计算出的鼻导管FiO2都仅为估算。笔者查阅了鼻导管吸氧的相关知识,并搜索阅读了大量关于吸氧流量与氧浓度关系的文章,总结临床常用公式推导如下:
“正常人”以“正常呼吸模式”进行呼吸。
假定呼气在呼气时间的前1.5 s 完成,最后的0.5 s几乎无气体呼出:

(2)当6 L/min<a≤27.3 L/min

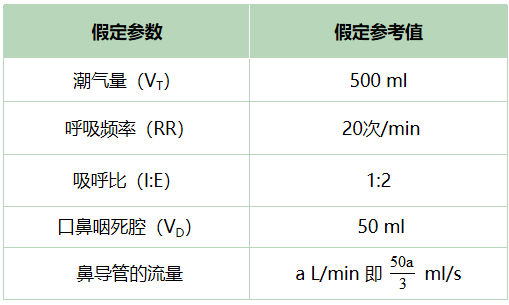
鼻导管是一种低流量吸氧装置,当患者吸气时,患者的吸气流量大于鼻导管提供的氧气流量,这必定会导致患者吸入气中除了鼻导管提供的纯氧外,还混有空气,而空气中也是含有氧气的。此外,在患者上次呼气末期,呼气气流接近于零时,鼻导管提供的纯氧气流会进入口鼻咽部的死腔中,下一次吸气开始时,这一部分气体会首先被吸入肺内。因此,口鼻咽部存留的纯氧也应被计算到吸入气的氧气来源中。
问题二:为什么以6 L/min为计算公式分界线?有何临床意义?
问题一的回答中提到了关于口鼻咽腔死腔内纯氧的计算,结合公式推算中给出的预设值,当鼻导管提供流量等于6 L/min(100 ml/s)时,呼气后0.5 s填补的口鼻咽死腔大小为50 ml纯氧,刚好可以填满口鼻咽死腔。当a≤6 L/min时,随着吸气流量的增加,呼气后0.5 s填补的口鼻咽死腔的纯氧气体量也增加;当a>6 L/min时,随着吸气气流的增加,口鼻咽死腔已被填满,并不会增加,故当a>6 L/min时,口鼻咽死腔中纯氧含量为定值50 ml,由此推算公式以6 L/min为分界。当a>6 L/min,可推导出公式二,此时并不适用临床常用的公式。此外,当a>4 L/min时,要求对患者吸入气体进行湿化,而当a>6L/min时,气体流速过快,传统鼻导管湿化方式湿化效果较差,容易导致患者吸入气过干,从而导致患者不适甚至鼻腔出血,需更换其他吸氧方式。
通过上文可以得知,鼻导管FiO2是患者在使用鼻导管吸氧时吸入气道内的氧气浓度。包含两个阶段:首先,患者吸入口鼻咽解剖死腔内的气体;其次,患者吸入鼻导管供应纯氧与空气混合后的气体。所以在影响因素方面我们也从两方面进行分析。
我们假设患者鼻导管吸氧流量为a L/min,呼吸频率为R次/分,吸气时间为T1 s,呼气完成时间(即实际有呼气气流的时间)为T2 s,口鼻咽腔解剖死腔(图1)大小为VD,潮气量为VT ml。
第一阶段,我们上述算法的假设中看到“鼻导管氧流量为6 L/min(100 ml/s),假呼气在呼气时间的前1.5 s完成,则最后0.5 s来自鼻导管的纯氧将口鼻咽解剖死腔充满。”由此我们得出,鼻导管氧流量为3 L/min(50 ml/s)时,来自鼻导管的纯氧将充满口鼻咽解剖死腔则需要1 s。而且随着鼻导管氧流量的降低,纯氧充满口鼻咽解剖死腔的时间也在逐渐延长。因此在患者呼吸频率、吸气时间及呼气时间都不变的情况下,鼻导管氧流量越低,则在第一阶段患者冲刷口鼻咽解剖死腔中获得的氧浓度越低。
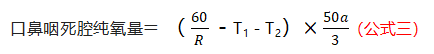
其中假定患者的呼吸节律不变,则患者吸气时间T1 ,呼气完成时间T2不变,患者呼吸频率R也未发生变化,则鼻导管冲刷入口鼻咽死腔的纯氧量与患者鼻导管吸氧流量在一定范围内(死腔被填满前)成正比。
第二阶段,患者除去口鼻咽解剖死腔吸入的气体,剩余气体成分为鼻导管输送的纯氧和空气的混合气体,因此第二阶段吸入气体氧气含量则为:
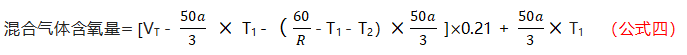
将第一阶段和第二阶段公式相结合,可得出患者鼻导管吸氧时实际FiO2:

需注意,此公式是第一阶段公式与第二阶段公式的结合,第一阶段公式在一定范围内(死腔被填满前)生效,所以该公式也只在一定范围内(死腔被填满前)生效。
第一阶段死腔量中含有的纯氧量为定值VD。
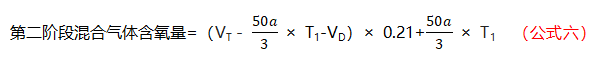
将第一阶段和第二阶段公式相结合,可以得出患者鼻导管吸氧时实际FiO2

由上述公式可以得知,影响FiO2的变量有a、VT、RR、T1、T2(理想状态下),当单一变量时,FiO2与吸氧流量成正相关,与潮气量呈负相关,而剩余三个变量之间为相互影响的关系,本文不作详细讨论,仅用作判断其与FiO2之间的影响趋势。
(1)氧流量:临床常通过流量表(图2)来调整鼻导管吸氧流量,从而控制FiO2。
从表1我们得出患者在“正常呼吸模式下”即RR为20次/min等假定条件下,结合公式一和公式五,则实际计算出的FiO2=0.21+0.0395a,与临床简易算法所得FiO2相近。可以证明在此组参数中临床简易FiO2计算公式有良好的相关性。
表2比较不同潮气量时(余参数为“正常呼吸模式下”),氧流量变化时计算的(结合公式三、公式四和公式五)患者FiO2。
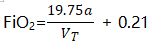
通过表2我们可以看出,在患者潮气量为500 ml时,实际计算出的FiO2与临床常用简单公式相关性较好,氧流量相同时,当患者潮气量变化时患者实际计算的FiO2也随之变化,且为负相关的关系。
由公式五可知,当潮气量和氧流量一定时,患者的呼吸频率越慢,呼气完成时间越短,实际产生的FiO2越高。
鼻导管时张口呼吸(图3),患者在第一阶段口鼻咽解剖死腔吸入纯氧更容易向周围扩散,降低了口鼻咽解剖死腔的氧气浓度。在第二阶段,患者经鼻吸入的是空气与鼻导管供氧的混合气体,但经口吸入的是空气。此时如果患者的鼻腔出现不同程度的阻塞,则混合气体吸入的量会减少,导致患者FiO2的下降。因此,鼻导管吸氧时应嘱患者经鼻吸气,并保持口腔关闭。
鼻导管吸氧患者流量波形近似为正弦波(图4),因此,在吸气初始及吸气结束时患者吸气流速低,不能全部将鼻导管提供的氧流量全部吸入气道内。此时患者鼻导管提供的氧气会损失一部分,导致患者实际吸入浓度低于理想计算吸入浓度。
临床常用计算鼻导管FiO2的算法(公式一)是建立在患者固定一组参数情况下的,患者实际获得的FiO2会随着呼吸频率、潮气量、吸气时间及呼气时间等数值的变化而变化。同时,又因张口呼吸和生理状态下吸气流速不均一等原因,患者实际获得的氧浓度有所下降。因此,对呼吸节律何呼吸深度异常的特殊患者,我们应重新评估其FiO2,以便为其提供更精准的治疗。
表3总结了一些快速评估如何提高和降低FiO2的方法,便于大家在临床工作中更为准确的进行分析。
Robert M. Kacmarek et.al. Egan’s fundamentals of respiratory care[Z].2019.
赵亚会
-
中日友好医院第21届呼吸治疗单修班学员
-
郑州大学第一附属医院神经重症监护病房
