文/复旦大学附属妇产科医院 副主任医师 王珏
宫颈筛查主要包涵三种方法:细胞学检查(TCT/LCT检测)、病毒学检查(HPV检测)、阴道镜加活检,必要时做宫颈锥切明确病变。
TCT又称宫颈液基薄层细胞检测,是宫颈癌筛查中必不可少的一项检查,是目前国际上最先进的一种宫颈癌细胞学检查技术,它能使宫颈癌检测敏感性高达 85% 以上。也能发现大部分癌前病变,微生物感染如霉菌、滴虫等。
HPV检测也就是人乳头瘤病毒的检测,这个检测对于预防和筛查宫颈癌至关重要。其实验方法也有很多,且不断完善和发展,以发现高危发病人群并作进一步检查。如第二代杂交捕获HC2法,能检出高危HPV病毒定量。
结合临床上,大众的常见误区,在此给大家做如下“扫盲”和“纠偏”:
Q:那为什么体检做了TCT/LCT还要做HPV检测?这个检查痛苦吗?
A:因为引起宫颈癌的必要条件是高危型HPV的持续感染,HPV检测的敏感性高于TCT/LCT。所以,为了防止漏诊,临床上要同时做TCT/LCT和HPV检测。这两个检查其实只要两把小刷子,一次就可以完成。没有痛苦。有时可能有少许出血,属正常现象,不用紧张。
n TCT/LCT检查:用一个检查小刷子,在宫颈表面刷两圈,然后将毛刷放在搜集瓶中反复涮洗,让刷头上的宫颈脱落细胞充分脱落到瓶底的固定液中。最后送去显微镜下观察,看看脱落细胞有没有病变。
n HPV检测:也是用一个长柄的小刷子在宫颈上取样,在宫颈管刷两圈然后送去实验室检查有没有HPV病毒感染。
Q:医生,我今天拿到TCT/LCT报告了,写了一堆我看不懂的结果。你能给我说说嘛?
A:由于专业度高,TCT/LCT的检查结果是日常患者咨询最多的内容之一,简单通俗的给大家解读一下各种结果及其意义,以便大家以后对号入座时参考。
❶ 未见上皮内病变细胞或恶性细胞(NILM)
即宫颈细胞正常,无需特殊处理。
❷ 霉菌感染、滴虫感染
表示阴道正常菌群失调,或有滴虫等病原微生物入侵,从而导致有感染。
建议:再做一个白带常规和细菌性阴道病检查,然后根据检查结果制定治疗方案。
❸ ASC-US(非典型意义的鳞状细胞或不能明确意义的不典型鳞状细胞)
表示这个结果提示不确定这些细胞是否异常。
建议:查“高危型HPV”。
①HPV阴性,可以观察1年后复查TCT/LCT;
②HPV阳性,建议行阴道镜+宫颈活检。
❹ ASC-H(非典型鳞状细胞不排除高度鳞状上皮内病变)
表示虽不能明确意义,但倾向于有病变。
建议:查“高危型HPV”,行阴道镜+宫颈活检。
❺ LSIL(低度鳞状上皮内病变)
表示可能有宫颈癌前病变,但不用太紧张。
建议:查“高危型HPV”,行阴道镜+宫颈活检。
❻ HSIL(高度鳞状上皮内病变)
表示有可疑癌前病变细胞,需要进一步确诊+治疗,不然发展为癌的可能性较大。
建议:查“高危型HPV”,尽快行阴道镜+宫颈活检,根据病变程度进行宫颈锥切术。
❼ AGC,非典型腺细胞
表示腺上皮病变可能,包括宫颈来源和宫腔来源等。
建议:B超检查子宫内膜,尽快行阴道镜检查+宫颈活检+宫颈管搔刮术以明确诊断,必要时诊断性刮宫或宫腔镜检查排除内膜病变。
❽ 鳞状细胞癌
建议:高度可疑宫颈癌,尽快行阴道镜+宫颈活检。
Q:医生,我的TCT/LCT报告异常,来医院需要进一步做什么检查呢?不同人群做的检查都一样吗?
A:不同人群,需要进一步检查的内容肯定不同。
n 21-24 岁女性,不需要常规检查 HPV,因为多数为HPV 的暂时性感染,只有检查结果为严重异常或异常持续存在时才需要阴道镜检查,因为这个年龄段发生宫颈癌的风险相对较低。 有研究认为 90%-95%的低级别病变以及许多高级别病变都可自然消退。
n 如果怀孕了,查出来是 ASC-US,建议HPV检查,若阳性建议孕中期行阴道镜检查进一步评估。如果是ASC-H,建议孕中期阴道镜检查。
n 如果细胞学检查为ASC-US,则要根据年龄来。如果不到 25岁,那就1年后再复查一下。超过25岁的话,先查个HPV分型,如阳性需做阴道镜检查。如是 ASC-H,不管多大年龄,都要做阴道镜检查评估。
Q: 医生,宫颈癌这么可怕,我该怎样规范筛查呢?
A:免疫功能正常的无症状女性,可以21岁时开始筛查(美国标准)或者有性生活后即开始规范筛查。
n <30 岁:每 3 年 1 次细胞学检查。暂时性 HPV 感染,不建议 HPV 检测。
n ≥30 岁: HPV感染多为持续性的,应该
ü 每3年1次细胞学筛查。
ü 细胞学或病毒学检测初始结果均为阴性,可每5年1次联合检测。
Q:医生,那么怎样的情况下,才需要做阴道镜呢?
A:阴道镜和病理学诊断取决于TCT/LCT的检查结果。
n 如果TCT/LCT正常,则可以不用再做阴道镜和病理学诊断。
n 如果TCT/LCT异常,则应进一步做阴道镜或病理诊断才能作出判断。
对于妇科医生而言,阴道镜就好比是天文学家的望远镜。在阴道镜下,宫颈被放大10-25倍,这对于宫颈表面上皮和血管的观察十分有利,可提高活检的准确性。同时亦可避免滥用宫颈活检和不必要的锥切。在阴道镜引导下进行定位活检,比盲目活检准确性高。当然阴道镜检查也有缺点,它不能观察颈管内病灶,对于内生型宫颈病变易造成遗漏。
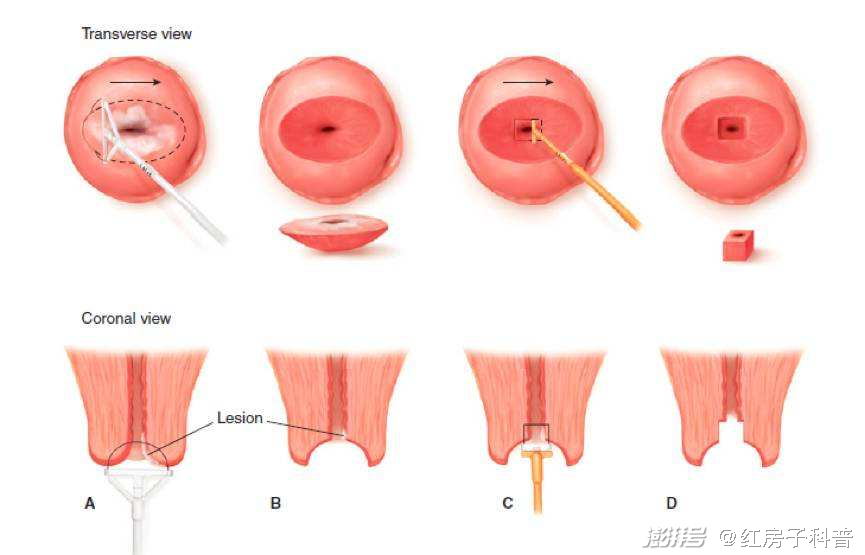
Q:医生,LEEP主要用于哪些宫颈病变?LEEP手术是不是切得越多越好,切得越干净越好?LEEP手术会有并发症吗?
A:LEEP术即宫颈环形电切术,就是利用带电的线圈在宫颈划过而“剜除”一块锥样的宫颈组织,创面给予电凝止血,是应用较广泛的一种诊断和治疗宫颈病变的手术方式。就好像用水果刀把苹果上烂掉的那块“挖”掉。LEEP术具有手术时间短,出血少,无需住院,花费少等优点。
目前,LEEP在临床上被广泛应用,尽管手术很小,但术前必须严格把握手术指征,建议宫颈疾病专科医生实施手术,根据不同的宫颈病变及术前评估情况施行不同的手术方式,因为切的组织少,可能会出现病灶残留;切的组织多,病灶切除干净了,但术后的并发症发生率同样也会上升,凡事过犹不及,只有专业医生才能把握好这个“度”——既能去除病灶,又能避免相关并发症的发生。

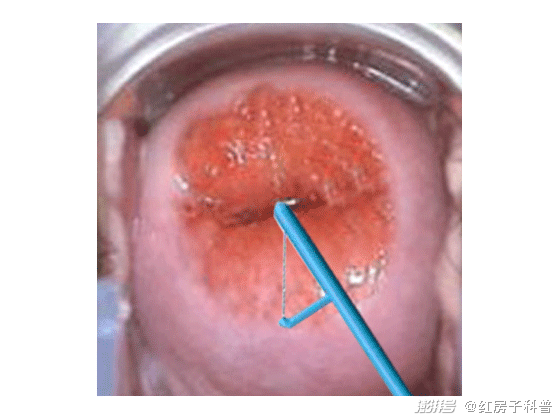 门诊给患者做妇科检查时,经常会遇到宫颈LEEP治疗后的患者,问她为什么做LEEP,回答都是宫颈糜烂、宫颈息肉、宫颈肥大。这让我们专业的妇产科大夫很担忧。其实,LEEP主要是用于宫颈癌前病变的诊断与治疗。呼吁大家千万谨慎,要充分评估,避免过度治疗。因为当宫颈组织被切除一部分时,在修复过程中会产生疤痕组织,即使术后创面完全修复,宫颈的完整性都会受到一定的影响,且宫颈变短。对于未生育的女性,若宫颈变短,可能会存在宫颈机能不全,出现流产、早产等情况。而生产时,也可能会因宫颈瘢痕的而导致宫颈组织弹性下降,硬度增加,影响宫颈正常扩张。
门诊给患者做妇科检查时,经常会遇到宫颈LEEP治疗后的患者,问她为什么做LEEP,回答都是宫颈糜烂、宫颈息肉、宫颈肥大。这让我们专业的妇产科大夫很担忧。其实,LEEP主要是用于宫颈癌前病变的诊断与治疗。呼吁大家千万谨慎,要充分评估,避免过度治疗。因为当宫颈组织被切除一部分时,在修复过程中会产生疤痕组织,即使术后创面完全修复,宫颈的完整性都会受到一定的影响,且宫颈变短。对于未生育的女性,若宫颈变短,可能会存在宫颈机能不全,出现流产、早产等情况。而生产时,也可能会因宫颈瘢痕的而导致宫颈组织弹性下降,硬度增加,影响宫颈正常扩张。