肠道是人体最大的消化器官,掌握着人体70%的免疫功能,人体99%的营养靠肠道吸收,80%的毒素靠肠道排出,任重道远。
自2005年始,世界胃肠病学组织(WGO) 决定,每年的5月29日为“世界肠道健康日”。
今天我们来聊聊“肠道息肉”,它又被称为隐藏的“定时炸弹”,如果一味忽视,很有可能会癌变!
01
什么是结直肠息肉?
结直肠息肉是指结直肠黏膜表面突出生长的异常赘生物,在没有确定病理性质之前统称为息肉。
02
那些人容易得结直肠息肉?
这主要是跟饮食习惯、遗传因素、年龄等因素有关。
高脂肪,高热量,低纤维的饮食往往会增加肠道息肉的风险;
遗传因素是导致肠道息肉发生的重要原因之一,这部分人一般会在较早的年龄出现多发性或大型的肠道息肉,而且有比较高的恶变率;
到了一定年纪之后,身体机能逐渐衰退,细胞容易受到外界或内在因素的损伤,导致基因突变或异常表达,形成肠道息肉。
此外,慢性炎症也会诱发肠道息肉,慢性炎症会造成组织损伤和修复的不平衡,导致细胞增生和癌变,比如慢性溃疡性结肠炎和克罗恩病。
03
结直肠息肉有哪些表现?
大部分肠息肉患者无特异性临床表现,常在结肠镜检查或钡剂灌肠时无意中发现;
小部分病人可能会有腹泻、便秘、大便习惯或者性状的改变;
如果腺瘤息肉长得比较大,甚至癌变,会出现腹痛、便血或者肠梗阻,晚期结直肠癌患者会有贫血、消瘦等症状。
得了结直肠息肉怎么办?
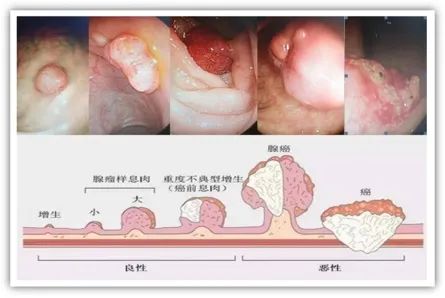
结直肠息肉与结直肠癌息息相关,大约结直肠癌90%是从腺瘤性息肉演变而来,因此,尽早进行肠镜检查并行内镜下治疗,把结直肠癌的种子扼杀在摇篮里。
消化内科陈冻伢主任讲到,根据结直肠息肉的大小、形态、性质、分型等不同,采取不同的内镜下切除方法,常见的有以下几种:
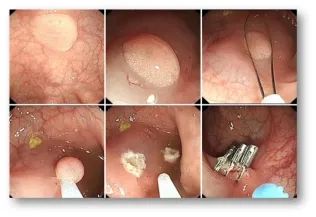
1. 针对较小的息肉,会使用热活检钳或圈套器直接摘除;
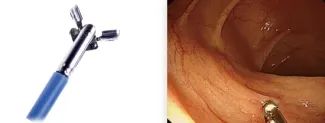
热活检钳摘除
圈套器摘除
2. 针对20mm以下的较大息肉,则采用内镜下黏膜切除术(EMR):黏膜下注射液体将病变与黏膜肌层分开,用圈套器完整套取后电凝电切的方式进行切除。此法病完整切除率高,安全性好,并发症发生率相对低;
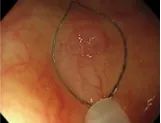
内镜下黏膜切除术(EMR)
3. 而对于20 mm以上结直肠息肉、侧向发育型肿瘤以及早期结直肠癌(局限于黏膜层及黏膜下层浅层)的病变,则可选择行内镜黏膜下剥离术(ESD),具体步骤包括病灶范围标记,充分粘膜下注射抬举病灶,专用黏膜切开刀进行环周切开,逐步黏膜下剥离,创面处理。此法具有较高的整块切除率和完全切除率,复发率低,但操作时间长,难度高。
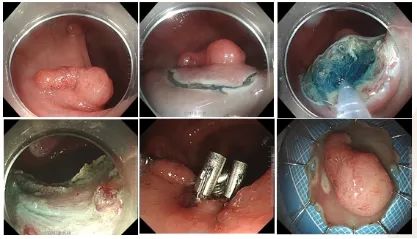
内镜下黏膜下剥离术(ESD)
温馨提示:
(1)以上进行内镜下息肉切除术会根据息肉情况使用到相应的内镜专用器械,并且切除完病灶后专业医生往往会根据切除后创面的情况对创面进行封闭处理,常用的方法有金属(钛)夹夹闭、尼龙绳荷包封闭等,以起到预防出血、穿孔等作用。
(2)金属(钛)夹大多会在术后一周到两周时间自行脱落,具体脱落时间不定,会受到自身创面愈合速度、饮食、排便、运动、胃肠道蠕动等多种因素影响,临床上亦有长时间甚至数年未脱落者。
(3)金属(钛)夹主要成分是钛材质,具有良好的生物相容性和稳定性,在消化道腔内不会发生生锈、降解、释放污染物质等情况,不会对消化道黏膜造成严重损害,且其体积较小,不会影响磁共振检查等。因此无需太过担心,详情可咨询内镜专业医生。
哪些人需要做肠镜呢?

- 结直肠癌家族史;
- 40岁以上人群,应做第一次肠镜健康检查;
- 有超重或肥胖,饮酒,吸烟,饮食结构不科学如膳食纤维过低,食用过多的红肉和加工肉类的人群;
- 排便习惯突然改变,比如腹泻、便秘或大便变细,且持续超过3周者;直肠出血、便血或大便发黑;
- 出现贫血,粪便检查持续出现隐血;
- 腹部疼痛;
- 不明原因的体重下降。
陈冻伢主任日常内镜操作中
