
自主呼吸可以诱导ARDS患者肺和膈肌损伤,例如高吸气努力会形成高跨肺压、高跨血管压以及膈肌负荷过度,导致肺和膈肌损伤。人机不同步可以出现双触发、反向触发,也可以导致肺和膈肌损伤。此外,高PEEP、低PEEP等引起的一系列损伤也可导致肺和膈肌损伤。
重度ARDS患者在呼吸机辅助正压通气的情况下,若合并过强的自主呼吸,跨肺压将会显著增高。当机械通气肺泡内压为20 cmH2O,给予肌松药物打断自主呼吸后,膈肌张力消失,仅有胸壁作用形成胸腔内压为5 cmH2O,此时跨肺压为15 cmH2O,在肺泡内压不变的情况下,出现了自主呼吸,膈肌收缩,胸膜腔产生负压为-5 cmH2O,所以计算跨肺压为25cmH2O,明显增加。若自主呼吸过强,胸腔负压进行性增大,跨肺压也随之增大,肺损伤加重。与轻度ARDS不同,重度ARDS时,受代谢性酸中毒、高碳酸血症、潮气量下降等因素影响,自主呼吸力量极强,产生极高的Ptp和驱动压,进一步加重肺损伤。
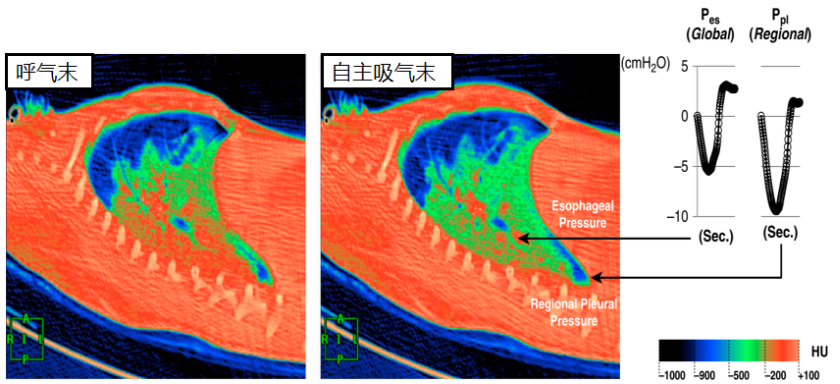
过强的自主呼吸会导致ARDS患者肺损伤加重。生理状况下,人吸气时,膈肌收缩使胸腔内压力下降,气道内与胸腔内之间形成的压力差(跨肺压)驱使空气进入肺内,参与气体交换,此时,跨肺压=大气压-胸腔内压。重度ARDS患者在呼吸机辅助正压通气的情况下,若合并过强的自主呼吸,呼吸机通气正压与胸腔内压之间形成的跨肺压将会显著增高,此时,跨肺压=吸气末压力-胸腔内压,增高的跨肺压一方面会导致非重力依赖区的肺泡过度膨胀,另一方面会导致塌陷肺泡和正常通气肺泡间局部应力明显升高,这很可能导致气压伤和生物伤,即使限制了潮气量和呼吸机模式,这种损伤在有自主呼吸的重度ARDS患者中也难以避免。
ARDS患者存在“实变样”肺不张,膈肌收缩后的吸气胸腔内压很难传递到胸膜表面的其余部分,胸腔内压非均匀传递。更强的努力导致依赖区胸腔内压更多负向局部“波动”,局部较高的肺部应力可致损伤,局部较高的扩张压力从非依赖区/气管和呼吸机向依赖区抽取气体[10],这就形成了肺内的“气体摆动”。
重度ARDS患者吸气初,肺内气体会从非重力依赖区向重力依赖区转移,进而导致重力依赖区肺组织局部出现潮汐性肺泡开放和塌陷[11]。机械通气期间自主呼吸时可见不同肺部区域之间的气体交换,但并不会引起总体潮气量的显著改变,即为“气体摆动”。
图源:Am J Respir Crit Care Med, 2017, 195(8):985-992.
肺内气体摆动的机制:正常肺组织具有良好的均一性,可以将肺部局部的应力向全肺同等传导,当膈肌收缩时,产生的应力主要作用于肺膈肌区域,且可以在肺组织均匀地传递。ARDS患者的肺往往存在不均一改变,重度ARDS患者尤为明显,这种情况下应力在肺内传导会出现差异,自主呼吸时膈肌收缩产生的应力作用于肺重力依赖区后不能均匀地传递到肺内各个部位,而是主要作用于重力依赖区塌陷肺组织,进而使局部肺应力增加,也会导致肺内气体从应力较小的非重力依赖区向应力较大的重力依赖区转移,此时重力依赖区肺泡出现潮汐性的塌陷开放相交替,增加局部肺组织剪切伤和炎症因子的释放[12]。
过强的自主呼吸会导致胸腔负压升高,一方面增加了肺血流量。另一方面也使跨血管的静水压增高,加之ARDS患者本身肺毛细血管通透性增强,患者肺水肿加重,通气血流比例失调更加明显,导致氧合进一步恶化。
自主呼吸过强是导致人机不同步的主要原因。双触发是患者一次吸气努力时呼吸机出现2次连续送气,患者实际的潮气量往往显著高于呼吸机设置的潮气量;在呼吸机辅助送气的过程中,膈肌的异常触发也会导致潮气量的增加。无论是哪种情况引起的潮气量增加,最终都会导致容积伤的发生,引起肺损伤加重。
ARDS患者机械通气时,自主呼吸努力胸腔内压降低、跨肺压增加,但增加的潮气量比跨肺压改变所预期的要小:自主呼吸努力引起了气体摆动,非重力依赖性肺泡收缩促进了局部肺泡扩张,但不改变总体潮气量。自主呼吸努力随时间变化,肺损伤加重,顺应性随之变差。跨肺压由两部分组成,即阻力性(气流)和跨肺泡(扩张肺泡),如:自主呼吸过程中测量的跨肺压包括流速引起的阻力性压力(吸气未结束),跨肺压的阻力性压力很高(哮喘持续状态),但ARDS中极少见气道阻力升高。
自主呼吸努力能激活呼气肌肉,用力呼气将膈肌推向头端,降低呼气末肺容积,这可以导致低氧血症,并成为损伤性呼吸机设定,增加肺损伤的内在风险;由于通气的肺容积减少,设定潮气量导致的损伤风险将增加。
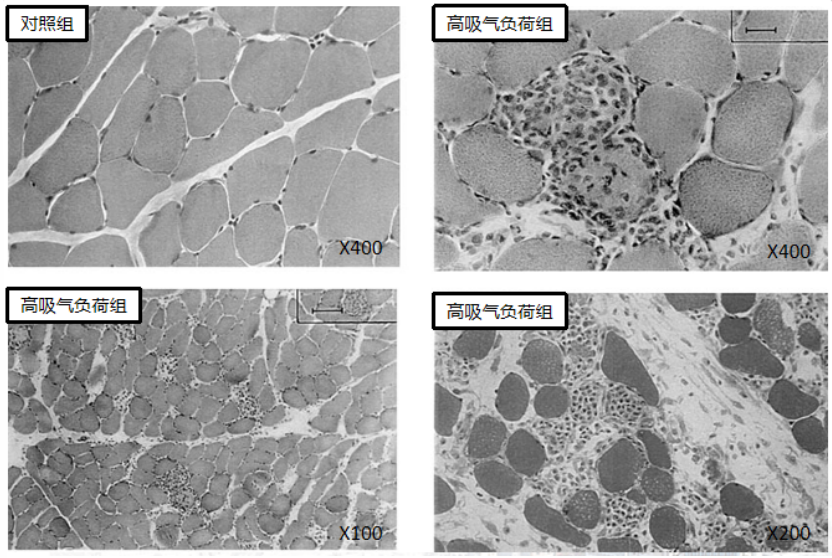
一项动物实验将麻醉后机械通气的新西兰白兔分为对照组(无吸气负荷1.5 h)和高吸气负荷组(吸气负荷≈45 cmH2O)。显微照片检查显示:高吸气负荷组白兔膈肌明显损伤,其特征是横膈纤维坏死,絮状脱落,以及大量炎症细胞侵入坏死纤维和间质组织[14]。
图源:Am J Respir Crit Care Med, 1998, 157(1):230-236.
一项纳入107例机械通气患者的研究通过超声测量膈肌厚度,结果发现,随着机械通气时间的变化,较低的收缩活动膈肌厚度减少,而较高的收缩活动隔肌厚度增加,膈肌厚度的增加可能反映了结构损伤,高吸气负荷可导致肌原纤维和肌膜损伤。 作者:谭伟 单位:中国医科大学附属第一医院呼吸与危重症医学科
作者:谭伟 单位:中国医科大学附属第一医院呼吸与危重症医学科
作者:谭伟 单位:中国医科大学附属第一医院呼吸与危重症医学科