当闭塞病变无法进行IVUS指导或IVUS指导失败后,可以采用血管结构理念相关技术使导引钢丝进入CTO体部,根据闭塞病变的远段解剖结构特征和有无可利用的侧支循环选择ADR(正向内膜下重回真腔)和(或)RDR(逆向夹层再进入)技术,也可以直接进行逆向介入治疗。
新版对这一内容更新基于CTO病理解剖理念的变化以及影像学的进展,“真腔”和“假腔”的概念可能会对医生产生误导,因为有时候冠脉造影上确认导引钢丝是位于血管真腔,但通过IVU检查发现超过1/4(RWE)以上的病例其导引钢丝实际上位于斑块外。采用ADR技术的时候,认为导引钢丝是从假腔进入到真腔,但通过影像学检查发现有超过10%的病例其导引钢丝位于斑块内。因此,判断导引钢丝在血管里的位置,“斑块内”和“斑块外”的概念更有利于对CTO PCI进行指导。术语的变化反映了当前对闭塞病变病理认识的深入,体现了“血管结构”的理念,即外膜内空间仍然是血管结构的一部分。该理念在当代CTO-PCI过程中尤为重要。
CTO学术研究联盟(CTO-ARC)推荐,不再使用下列不太精准的术语:“Sub-intimal(内膜下)” “Sub-adventitial(外膜内)” “Intramural(壁内)” “Extramural(壁外)” “True lumen(真腔)” “False lumen(假腔)”
“True lumen(真腔)”和“False lumen(假腔)”仅用于描述器械在CTO近端和远端纤维帽位置时使用。
在血管结构理念更新的基础上,逐渐形成了一系列新的技术,这些技术对CTO的介入治疗有很大的帮助,包括强力穿刺技术(Power Puncture)、穿刺-曲节导引钢丝技术(Scratch and Go)、球囊辅助内膜下再入真腔技术(Balloon-assisted sub-intimal entry,BASE)、强力曲节导引钢丝技术(Power Knuckle)、双腔微导管辅助穿刺技术(Dual-Lumen Microcatheter Support Puncture)、边支球囊辅助内膜下再入真腔技术(Side-BASE)等。

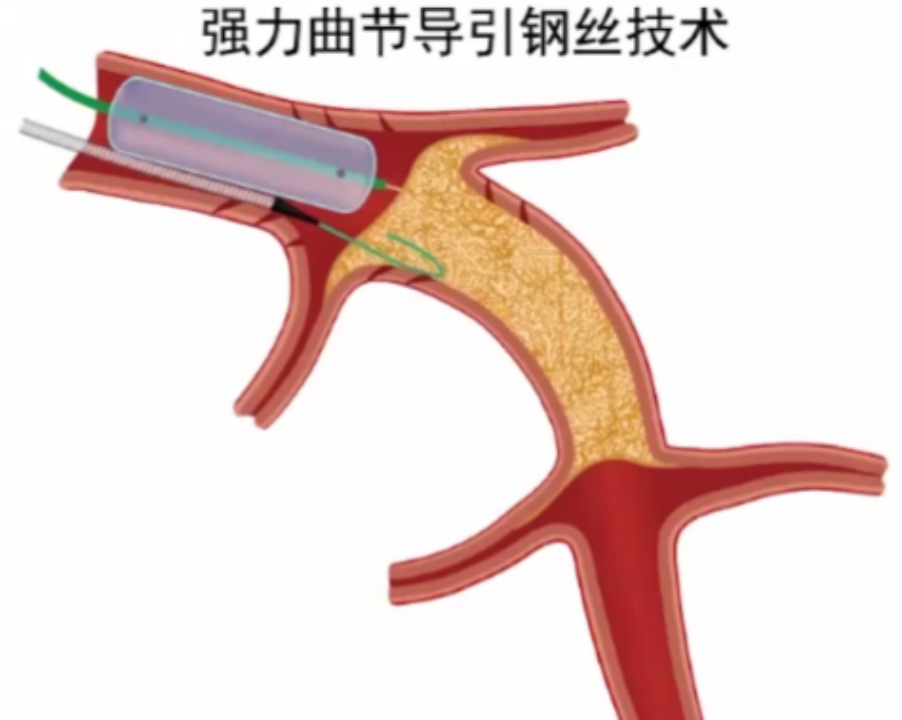
1.强力曲节导引钢丝技术(Power Knuckle)
为增加knuckling导引钢丝的推送力,可以使用合适大小的球囊锚定微导管(球囊直径:靶血管直径1:1)。
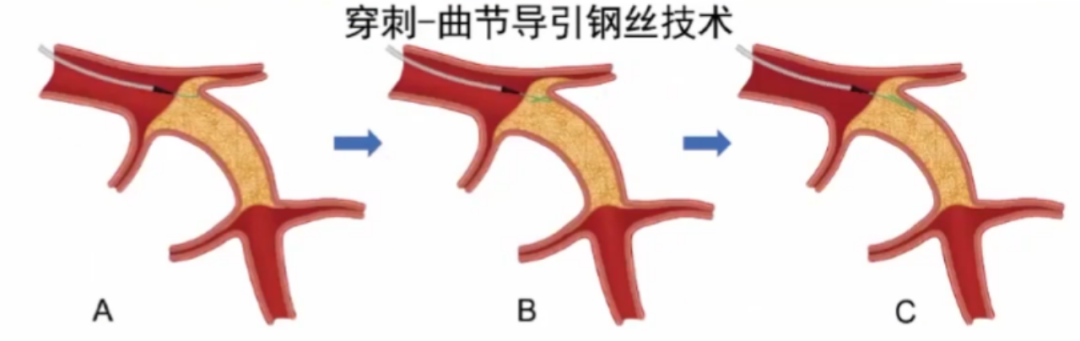
2.穿刺-曲节导引钢丝技术(Scratch and Go)
a.选择穿透力强的导引钢丝:CP 12,Gaia 2nd or 3rd,或Hornet 14。头端塑形:90°,2-3mm;为避免穿孔,导引钢丝仅仅进入近端血管壁1-2mm;沿导引钢丝将微导管送入血管壁(越短越好,通常1mm);建议送入微导管前,正向造影以确保导引钢丝未导致穿孔。
b.选择多聚物涂层导引钢丝,如Fielder XT,Fighter,Pilot 200,或Mongo。Knuckle: 伞柄样塑形,只推送不旋转。
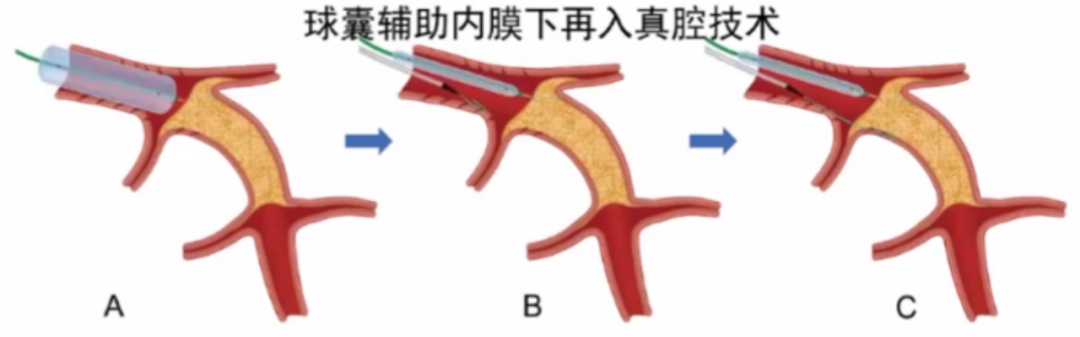
3.球囊辅助内膜下再入真腔技术(BASE)
a.稍大球囊(球囊:目标节段1.1:1或1.2:1)沿工作导丝送至目标节段,以10-14atm扩张。
b.近端夹层形成后,多聚物涂层导引钢丝及微导管送至近端纤维帽处。
c.只推送,不旋转形成袢环。
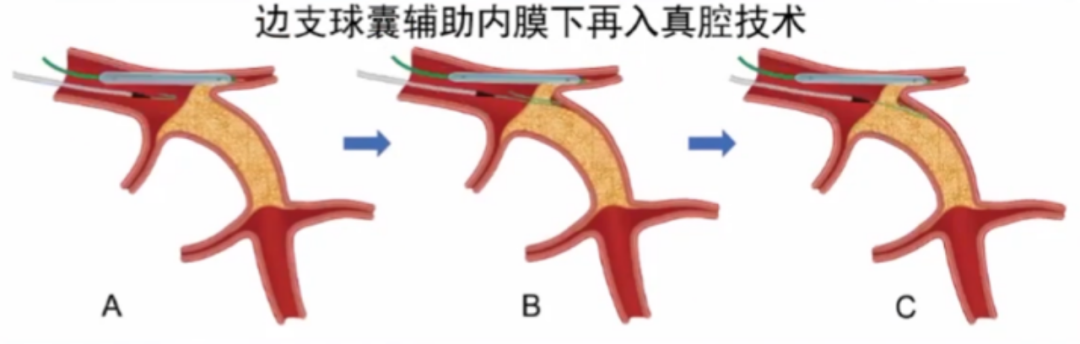
4.边支球囊辅助内膜下再入真腔技术(Side-BASE)
a.合适大小球囊(球囊:分支血管1:1)部分送至分支血管,命名压扩张使近端纤维帽出现夹层。
b.球囊扩张的同时,使用多聚物涂层导引钢丝进行Knuckling技术。
c.Knuckling技术:只推送,不旋转。
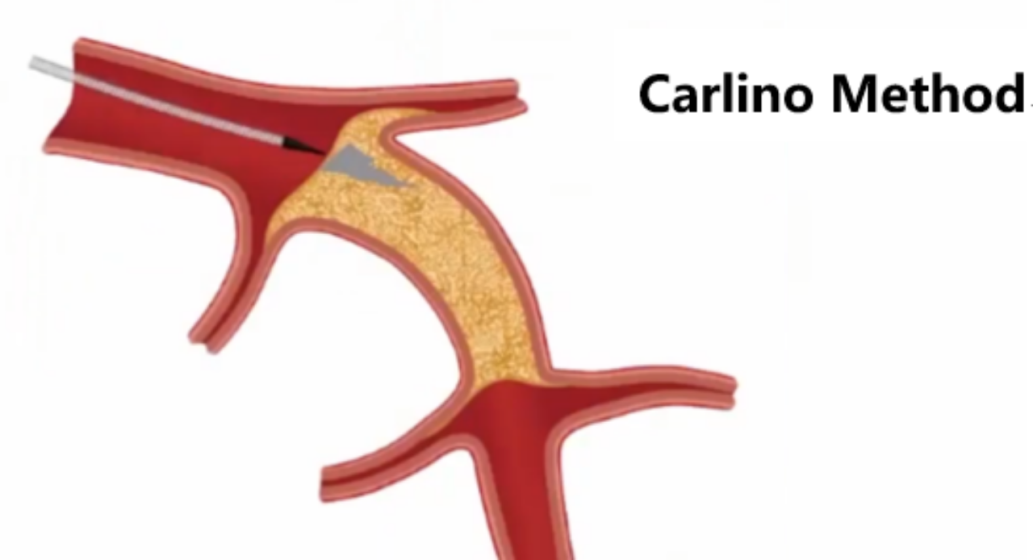
5.卡利诺法(Carlino Method)
微导管进入近端纤维帽或血管壁后,在X线指引下,使用小注射器(通常2-3ml)轻柔注射少量(0.5-1.0ml)对比剂。
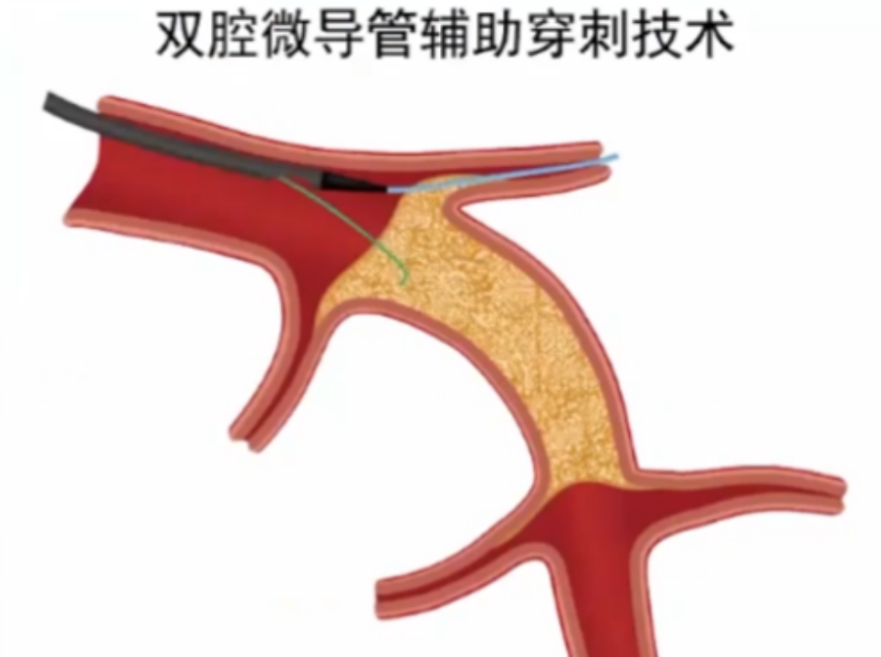
6.双腔微导管辅助穿刺技术(Dual-Lumen Microcatheter Support Puncture)
双腔微导管可以增强第二根导引钢丝的穿透力;拉直近段血管;便于交换导引钢丝。
影像学研究发现,内膜下再通组有更高的支架梁贴壁不良发生率,而术后即刻及中期的其他影像学参数并无明显不同。部分研究发现与完全真腔再通患者相比,内膜下再通组有更高的临床事件发生率,其差异主要源自围术期心肌梗死发生率增加。因此,更新版建议术者在应用血管结构理念相关技术之前,应认真考量是否会累及较大分支血管,增加不良心脏事件发生率。
注意:术者在应用血管结构理念相关技术之前,应认真考量是否会累及较大分支血管,增加不良心脏事件发生率。
