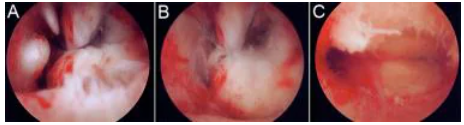
宫腔镜子宫肌瘤切除术
(A):90° 环形电极从外护套延伸。
(B):电极已延伸到肌瘤之外,并通过弹簧机构缩回到外鞘中。
(C):肌瘤碎片在子宫内膜腔内自由漂浮。
然后将环推进通过肌瘤;应用 80 至 100 瓦的连续波(切割)电烙术,然后将环缩回到手术鞘中。
为了最大限度地减少热损伤和子宫穿孔的风险,应仅在回缩环时施加电能。随着电极向后缩回,一条平滑肌瘤被切除并漂浮在子宫内膜腔中。这种技术被重复多次,直到肌瘤被完全去除。产生的纤维瘤组织碎片可能开始阻碍可视化。如果发生这种情况,将宫腔镜从宫腔中取出,用息肉钳盲目地从宫腔中取出肌瘤碎片并送去进行组织病理学检查。或者,可以使用排屑系统。反复取出和插入宫腔镜会增加子宫穿孔、空气栓塞、体液不足计算错误或血管内渗入的风险,应避免。
当肌瘤基底与邻近的子宫肌层齐平时切除,因为超过这一点的切除会增加子宫穿孔的机会。或者,外科医生可以停止切除并允许周围的子宫肌层收缩并将剩余的肌瘤组织输送到腔内。前列腺素 F 2α卡前列素给药已被证明有助于将残余肿瘤输送到子宫腔中。
具有明显壁内成分的粘膜下肌瘤是在单一手术中完成切除的障碍。在这些情况下,“冷循环”技术被认为是一种有益的方法。在这种技术中,通过在不施加电流的情况下用电切镜环推拉将肌瘤囊与周围的子宫肌层分离。
肌瘤的全部摘除术。该过程包括在子宫内膜上的肌瘤上创建一个椭圆形切口,然后结合钝器和电灼解剖。
宫腔镜粉碎器也可用于进行子宫肌瘤切除术。一旦宫腔镜插入子宫腔,手机就会通过独特设计的宫腔镜手术通道放置,并用于粉碎注意到的肌瘤。手柄远端的窗口应靠近肌瘤的粗糙或不规则边缘。见下图。
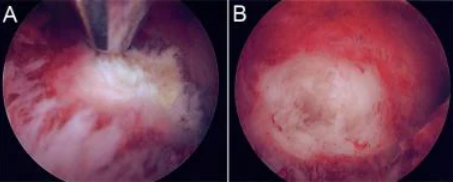
息肉切除术
另一种技术涉及使用宫腔镜粉碎装置;当在腔内观察到多个息肉时,对于大多数宫腔镜息肉切除术,分碎术快速有效,并且可以收集标本,以便进行病理检查。一旦手持件插入手术通道,器械的窗口就被放置在息肉最远端附近,切割动作通过脚踏板进行。当吸力将息肉通过窗口吸入粉碎刀片时,手持件保持静止。见下图。
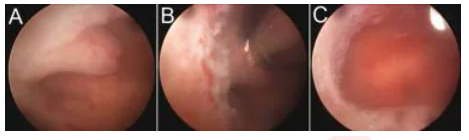
息肉切除术
(A):子宫内膜息肉。
(B):息肉的远端被抽吸到旋转手机的窗口中。
(C):手术后子宫内膜腔没有病理变化。
扫过子宫内膜表面可能有助于去除多个息肉和蓬松的子宫内膜。
成形术
外科医生可以根据需要朝每个开口头侧和侧向工作。在前倾子宫中进行切除后,在后倾子宫中进行前切除的趋势已被识别。在每次用剪刀切开之前,应观察开口,外科医生应确认定位在正确的平面上。子宫肌层血管非常丰富,如果切开会出血。出血表明切除线太靠前或靠后,或者已经到达子宫底肌层。
宫腔镜手术切除的替代方法包括在 70 至 100 瓦的混合(凝固)设置下使用单极或双极烧灼。0°环形电极可通过电切镜或双极手术宫腔镜的手术通道插入,并可用于以与上述类似的方式分割隔膜。
插入腹膜腔的内窥镜透镜可用于可视化来自宫腔镜的透照,表明子宫肌层变薄。当外科医生使用电灼或激光分割隔膜时,建议进行腹腔镜检查,但如果使用剪刀或粉碎器,则可以省略此步骤。经腹超声检查也可用于指导切除子宫中隔。
为了改善子宫腔的可视化,通过 Foley 导管在膀胱中填充 300-500 mL 无菌生理盐水,然后夹住导管。然后将经腹超声探头放置在下腹部,外科医生通过宫腔镜和超声成像的直接可视化组合来指导切除。在麻醉逆转之前排空膀胱。
取出宫腔镜后,使用子宫敷料钳放置三角形气球子宫支架,并用1-5毫升生理盐水或水充气。如果外科医生选择使用球囊或 Foley 导管,患者应接受雌激素治疗和抗生素预防(强力霉素 100 毫克,每天两次)。 [ 31 ] 使用雌二醇贴剂(0.1 毫克/天)或口服片剂,直到球囊停止使用。球囊放置后 10-14 天应在门诊放气并取出。
溶解粘连
粘连溶解应从位于最中心的粘连开始,然后进行到位于空腔外围的粘连。也可以使用 YAG 激光或 0° 单极或双极电烙环通过电切镜或双极手术宫腔镜插入子宫粘连进行横切。
致密粘连可能需要使用电切镜或双极电烙环。在涉及广泛或致密粘连溶解并明显闭塞子宫内膜腔的情况下,同时进行腹腔镜切除术以降低穿孔风险。与宫腔镜中隔成形术一样,在广泛切除后子宫内膜破裂的患者可能会受益于术后放置宫内球囊或 Foley 导管和如上所述的雌二醇治疗。
输卵管插管
外套管稍微弯曲以方便放置,位于开口之一附近。然后将内套管插入近端导管约 2 cm,绕过或治疗闭塞的病因,并移除导丝。然后通过导管注入稀释的靛蓝胭脂红或亚甲蓝溶液,通过同步腹腔镜检查可以观察到来自远端管的染料溢出。然后从口中取出两个套管,并在对侧重复该过程。Novy 导管是灵活的,但可能会导致输卵管穿孔。 因为导管的直径如此小,穿孔通常是止血的并且不需要修复。
取出异物
消毒
微型插入物的输送可以通过刚性宫腔镜的手术通道进行。最外面的输送导管的尖端首先插入子宫内膜腔,然后插入输卵管口至预先标记的深度。当输送导管缩回到装置手柄中时,释放导管或内部导管就会显露出来。当内部释放导管缩回时,微型插入件展开并固定在输卵管壁上。然后分离并移除导丝。然后在对侧执行相同的程序。手术后应在子宫内膜腔中看到 4 到 8 个完整的线圈。
并发症
宫腔镜手术是一种安全的手术,会导致 0.95-3% 的病例出现并发症。最常见的并发症包括出血、子宫穿孔和宫颈裂伤;另一种罕见的并发症是液体吸收过多,伴有或不伴有低钠血症。
子宫穿孔
子宫穿孔是宫腔镜手术最常见的并发症之一,发生率为0.7-3%。患者应该意识到可能需要同时进行腹腔镜检查。子宫穿孔最常发生在粘连松解术,其次是子宫肌瘤切除术和隔膜切除术,但也可能发生在宫腔镜插入过程中。穿孔通常通过直视来诊断,但在不明原因的液体缺乏迅速增加、不受控制的出血和血流动力学不稳定的情况下,也应怀疑穿孔。子宫探查器、宫颈扩张器、宫腔镜或其他钝器引起的子宫底止血穿孔可以保守治疗。
麻醉后监护室的观察应包括监测生命体征、尿量,在某些情况下还应监测血细胞比容。由于有可能损伤盆腔脏器或脉管系统,通过后子宫或外侧子宫或尖锐或电灼器械穿孔应立即进行腹腔镜检查。如果发现前部穿孔,应进行膀胱镜检查以评估膀胱损伤。
液体过载和电解质失衡
液体吸收过多的发生率为 0.2-0.76%,是宫腔镜手术潜在的严重并发症。子宫肌瘤切除术、子宫中隔切除术、粘连的广泛溶解和延长的手术时间会增加临床上显着的体液超负荷和低钠血症的风险,尤其是在使用低渗膨胀介质时。
如果大量吸收,不含电解质的膨胀介质会导致快速而严重的低钠血症。出于这个原因,应仔细管理液体不足,并将宫内压力保持在平均动脉压以下。一旦液体不足达到 750 mL,外科医生应计划完成手术。当非电解质流体的不足达到 1500 mL 和等渗流体的不足达到 2500 mL 时,操作终止。
血清钠水平的突然变化(通常为 135-145 mEq/L)可导致精神状态改变并进展为癫痫发作、昏迷,甚至死亡。如果术中或术后钠水平低于 125 mEq/L,则应将患者转至急症或重症监护室。可按1~1.5 mEq/L/h的速度静脉给予3%氯化钠,并应使用速尿以达到适当的利尿量。在等渗液体渗入过多的情况下,会发生液体超负荷导致肺水肿。由于不降低静脉输液速度以补偿膨胀介质的宫腔镜吸收,这个问题可能会更加复杂。此外,由于液体的渗透特性,摄入相对少量的葡聚糖 70会导致血管内容量显着膨胀。
出血
宫腔镜检查期间或之后可能会出现出血。外科医生应首先确保注意到的出血不是子宫穿孔的结果。轻度出血通常是自限性的,通常不需要干预。如果发生快速出血,可以使用电灼术来凝固小血管。如果这些保守方法无法控制大量出血或较大血管出血,可以将 Foley 导管或宫内球囊插入腔内并充气以压塞出血。Foley 导管可以连接到收集袋以监测失血量。
罕见并发症
术后注意事项
无并发症的宫腔镜手术后的术后病程通常不显著。由于大多数宫腔镜手术是在门诊进行的,因此患者可以在 PACU 短暂停留后的同一天回家。患者能够在耐受的情况下恢复正常饮食。对于接受广泛切除术的患者,手术后 1-2 周出现痉挛或阴道出血是正常的。对于希望在息肉切除术后立即生育的女性,可以在接下来的月经周期尝试怀孕。
如果进行了子宫内膜成形术或粘连松解术,或者如果子宫肌瘤切除术导致去除了具有相当大壁内成分的肌瘤,则应推迟 3 个月妊娠,并考虑采取避孕措施。隔膜成形术(88%)或粘连松解术(76%)后新的宫腔粘连形成率高于子宫肌瘤切除术(40%)或息肉切除术(0%)。 阴道分娩是宫腔镜下 0 型或 1 型肌瘤切除术后可接受的分娩方式。
患者通常会在手术后 2-4 周进行术后随访。在某些情况下,可能需要重复进行解剖学检查(即盐水输注宫腔声波图 [SIS] 或诊断性宫腔镜检查),以确保不形成粘连或完全切除肌瘤或隔膜。
