2026-04-24 01:01:06 分类:新闻资讯
阅读(26) 评论(0) 赞(0)
对呼吸机支持患者的呼吸系统力学评估从压力、容量及流速等测量开始。我们将简要介绍测量气道压力、容量以及流速的设备和技术
呼吸机使用回路中的内置气压表测量气道压。使用这种设计,压力计记录到呼吸机的压力变化,其中包括呼吸机阻力产生的压力。通过测量靠近气道开放端的气道压力可减小呼吸机阻力相关的影响。因此,现代成人及小儿呼吸机测量气道压力使用电子机械传感器(例如:压电型的,可变电容器,张力计)与压力采样口相连,其位置靠近于气道开口处(或在呼吸机回路的进气端,回路的呼气侧或直接在气管导管处测量)。
记录机械通气过程中气道压力的另一种方法是应变计压力传感器,其通常用于体循环和肺动脉压力。这些传感器可用于呼吸压力的测量是因为呼吸压力与机体或肺动脉脉血管系统的压力大小相似。使用这些种类的压力传感器时应注意几点。血流动力学压力记录为mmHg,而呼吸压力为cmH2O;mmHg乘以1.36可转换成为cmH2O。其次,测量气道压力时传感器不需要充满液体。最后,同一传感器不应同时用于气道压力及血压动力学测量,以避免将空气栓子引入循环。
最常测量的气道压力是吸气峰压(PIP)、静态压或平台压(Pplateau)。PIP是吸气时产生的最大压力。在容量控制通气中,PIP取决于潮气量、流速峰值和吸气流速。其也受患者肺及胸壁阻力和顺应性、气管导管阻力和呼吸机回路的顺应性等影响。在压力控制通气中,PIP取决于呼吸机所设定的目标压力。对于辅助/控制通气,患者吸气尝试可增加或减小PIP,取决于患者与呼吸机是否同步。
Pplateau是没有气流时维持患者肺内潮气量所需的压力值,因此,Ppla反映的是肺泡压力(Palv),同时最终受潮气量肺和胸廓顺应性、回路弹性阻力及总的PEEP(包括外源性PEEP和内源性PEEP)的影响.Pplateau吸气末堵塞呼气阀测得。
ICU呼吸机的呼吸机系统中加入吸气暂停控制,在吸气末关闭吸气和呼吸阀,从而使Ppl测量成为可能。如图所示,Pplateau测量需要建立1~2秒的零流量期以使整个气道的压力达到平衡。PPla的建立与压力平衡的延迟是潮气量再分布及压力释放所产生的结果。真实的Ppl测量仅在被动吸气相可获得,同时患者呼吸运动或呼吸机回路泄漏则不能实现稳定的Pplateau
Ppla反映肺泡压力,其最终受潮气量、肺和胸廓顺应性、回路弹性阻力及总的PEEP测量值的影响。
机械通气时的气体流速可通过许多不同类型的流速计来测量,包括涡流超声波流速计、可变孔呼吸流速计以及涡轮流速计。利用这些设备,可通过整合与时间相关的流速信号计算出容量变化。
涡流超声波流速计和可变孔呼吸流速计利用阻力元件来制造与通过它们的气体流速成比例的压力下降。
涡流超声波流速计利用支杆对通过的气流产生部分阻力。当气流经过这些支杆时会产生旋涡或涡流,涡流产生的频率和通过支杆的气体流速有关。这些仪器不受所测气体黏滞度、密度或温度的影响。由于是单向设备,故不能用来同步测量吸气和呼气流速。
Servo利用超声换能技术来测量呼出气体流速。与支杆不同的是,两个超声换能器的不同功能同时使通用,一个用作传送设备,而另一个则是接收设备,当患者呼出的气体通过呼出盒时,超声波侦测到呼出气流特征,从而测量出呼出潮气量和流速等。
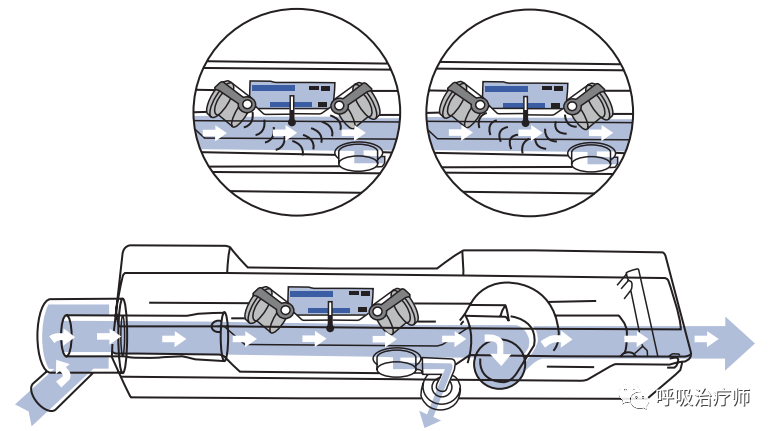 图示Servoi超声流速换能器
可变孔呼吸流速计为一次性、双向流速测量设备,其通过一个面积可变的弹性障碍物产生气流通过时产生的压力差来测量流速。它们包含的死腔量极小(约10ml),能测量的流速范围是0.02~3升/秒。虽然这些设备所测流速-压力曲线是非线性的,非线性通常以电子方式补偿。可变孔呼吸流速计在 Bicore CP-100肺监护仪, Ventral监护系统以及Hamilton-Galileo呼吸机中使用。
涡轮流速计利用安装在气流通道中的旋转叶轮工作。当气体通过该设备时,叶轮旋转的速度取决于气流的速度,因此可通过计算叶轮旋转的次数测定气体流速。其机械测量方法是通过将叶轮与标定显示上的针相连接。电子测量流速则利用计算每次叶轮旋转时中断的光束来进行。旋转叶轮装置便携易用,但因惯性使得对流速变化反应延迟,并且测量双向流速不准确。
呼吸系统力学数据能够为临床医师治疗机械通气患者提供有价值的信息。这些数据通常分为测定变量和衍生变量。测定变量包括气道压力、容量以及气流。衍生变量是由测定变量计算得来的,包括呼吸系统顺应性、气道阻力以及呼吸功。下面我们对病理生理学事件和情况如何影响呼吸系统力学的作一简要描述。
PIP反映得是克服患者呼吸机系统产生的弹性阻力和摩擦力所必需应用的压力。而Pplteau反映得是仅克服弹性力的部分压力。呼吸系统的弹性增加(即肺和/或胸廓的顺应性下降)将使气道峰值压和平台压均增加。气道阻力增加,PIP将增加而不伴随Ppl增加,呼吸系统顺应性增加将降低PIP和Ppl。气道阻力(Raw)降低使PIP下降,而不会影响Ppl。需要注意的是用这种方法监测气道Raw时吸气流速和潮气量应保持不变。额外的PEEP(即外加的或内源性PEEP)也会影响PIP和PPL,应该将其考虑在内.
PIP的突然增加可警示一些潜在的问题,如支气管痉挛或者存在黏液栓。当气道阻力增高时,其他应当检查的因素包括加热和湿化交换器(HME)的部分阻塞,气管插管尺寸不合适,呼吸机回路积水以及呼气阀故障等。PIP的增加也和气压伤或呼吸机相关肺损伤有关,如果怀疑上述情况,应当监测Ppla,因为肺泡过度扩张和破裂与高Palv有关,而高Palv会导致Ppla的升高
气流监测同样能警示临床医师关于患者呼吸系统阻力或顺应性(或两者)的显著变化。比如,吸气流速波的高频波纹能提示存在气道分泌物或呼吸机环路内积水所引起的湍流气流。如果呼气气流的衰减呈线性而不是指数性的话,应怀疑呼气气流受限。流速监测也能用于发现内源性PEEP,因为当存在内源性PEEP时,呼气末的流量仍然存在。这种发现内源性PEEP的途径是一种定性的评估,它不能提供内源性PEEP水平的准确数据。
平均气道压(Paw)表示呼吸周期过程中记录的平均压力,它的影响因素包括吸气峰压、PEEP、吸气时间(Ti)以及总循环时间(TCT),它可利用以下的公式计算得到:
Pmean=1/2[(PIP-PEEP)X(Ti/TCT)]+PEEP
Pmean也能通过计算压力-时间曲线下面积得到。在大多数新型呼吸机中,电路中的微处理器可用来实施计算,持续提供Pmean值。Pmean值升高能显著改善氧合状态,应用PEEP的影响最大。然而,Pmean过度升高会对心功能产生不良影响,可导致心排出量显著减少
顺应性可简单定义为在给予一定压力下所得到的肺容量。常用来描述这种压力容积关系的是两种类型的顺应性计算:动态顺应性和静态顺应性。动态顺应性考虑的是容量变化时的总的阻抗量(即患者-呼吸机接口的气流阻力和弹性阻力),静态顺应性的影响因素只有肺-胸部分的弹性特征
动态顺应性通过潮气量除以PIP减去PEEP来计算出,或表达为
对于机械通气患者来说,呼吸机回路的顺应性(CT)必须包括在计算范围内,所以更准确的公式应表达为:
动态顺应性=[Vt-(PIP-PEEP)xCt]/(PIP-PEEP) 静态顺应性是输送潮气量除以Ppla减去总的PEEP值(即外加PEEP加内源性PEEP总和)
与动态顺应性一样,呼吸机回路的顺应性必需纳入计算范围内,结果公式变为
静态顺应性=[Vt-(PIP-PEEP)xCt]/(Ppla-PEEP) 健康成人的静态顺应性约为100 ml/cmH2O,在正压通气的成人患者中较低,其范围在40~50 ml/cmH,O(男性)或35~45ml/cm2O(女性),每种性别可高达100 ml/cmH2O(静态顺应性在儿童患者中约为40~50 ml/cmH2O,在新生儿中是10~20 ml/cmH2C)。病理生理状态下,比如肺间质纤维化、胸腔积液、过度充气、肺实变、呼吸窘迫综合征以及肺血管充血均与肺顺应性下降有关。脊柱后侧凸和重症肌无力等情况时胸廓弹性回缩加增加,胸廓顺应性下降
动态顺应性和静态顺应性的连续监测可比单次监测提供更多的信息。比如充血性心脏衰竭会导致肺血管充血,从而使动态顺应性和静态顺应性降低。利尿治疗能减轻充血水平,从而改善动态及静态顺应性。支气管痉挛导致动态顺应性降低,但不一定会影响静态顺应性(当气体陷闭时静态顺应性可能降低)。若支气管扩张剂治疗解决了支气管痉李的问题,动态顺应性则恢复至正常。
气道阻力是肺非弹性力对气流的反作用。机械通气患者呼吸系统Raw约为5~7cmH2O/(L.s),Raw是PIP和Ppl之差除以气体流速(容量通气时的恒定流速)或Raw=(PIP-Pplateau/[flow(L/s)]
气道阻力主要取决于气道直径,气道直径缩小两倍,气道阻力会增加16倍( Poiseuille法则’)。分泌物潴留、支气管周围水肿、支气管狭窄或气道的动态压缩会导致气道阻力升高。支气管扩张导致气道阻力下降。
正常的呼吸功(wOB)和呼吸所需要的能量有关。呼吸功通常和气体通过气道的非弹性力以及胸廓运动结构的惯性力相关。
固有功是克服正常弹性和阻力,以及克服影响胸肺正常工作负荷的疾病进程的结果。例如,慢性支气管炎时固有功异常(增加),其气流通过传导气道的阻力增加。在肺部纤维化疾病中,顺应性下降,肺泡运动受限,运动减少使肺扩张能力受阻,导致固有功增加。
非固有功是外加在患者身上的系统所产生的做功(WoBi),常见的例子有气管插管、机器的灵敏度、按需活瓣系统、湿化器以及患者回路。呼气阀和PEEP阀会增加呼气做功。
物理学中,功(W)被定义为力(F)作用于一定质量并使其运动一段距离(d)的结果,或表示为W=Fxd。在流体系统,比如呼吸系统中,我们所说的功表现为在吸气和呼气时,应用的力或压力使一定容量的气体流动。wOB是压力和容量乘积(
图示Servoi超声流速换能器
可变孔呼吸流速计为一次性、双向流速测量设备,其通过一个面积可变的弹性障碍物产生气流通过时产生的压力差来测量流速。它们包含的死腔量极小(约10ml),能测量的流速范围是0.02~3升/秒。虽然这些设备所测流速-压力曲线是非线性的,非线性通常以电子方式补偿。可变孔呼吸流速计在 Bicore CP-100肺监护仪, Ventral监护系统以及Hamilton-Galileo呼吸机中使用。
涡轮流速计利用安装在气流通道中的旋转叶轮工作。当气体通过该设备时,叶轮旋转的速度取决于气流的速度,因此可通过计算叶轮旋转的次数测定气体流速。其机械测量方法是通过将叶轮与标定显示上的针相连接。电子测量流速则利用计算每次叶轮旋转时中断的光束来进行。旋转叶轮装置便携易用,但因惯性使得对流速变化反应延迟,并且测量双向流速不准确。
呼吸系统力学数据能够为临床医师治疗机械通气患者提供有价值的信息。这些数据通常分为测定变量和衍生变量。测定变量包括气道压力、容量以及气流。衍生变量是由测定变量计算得来的,包括呼吸系统顺应性、气道阻力以及呼吸功。下面我们对病理生理学事件和情况如何影响呼吸系统力学的作一简要描述。
PIP反映得是克服患者呼吸机系统产生的弹性阻力和摩擦力所必需应用的压力。而Pplteau反映得是仅克服弹性力的部分压力。呼吸系统的弹性增加(即肺和/或胸廓的顺应性下降)将使气道峰值压和平台压均增加。气道阻力增加,PIP将增加而不伴随Ppl增加,呼吸系统顺应性增加将降低PIP和Ppl。气道阻力(Raw)降低使PIP下降,而不会影响Ppl。需要注意的是用这种方法监测气道Raw时吸气流速和潮气量应保持不变。额外的PEEP(即外加的或内源性PEEP)也会影响PIP和PPL,应该将其考虑在内.
PIP的突然增加可警示一些潜在的问题,如支气管痉挛或者存在黏液栓。当气道阻力增高时,其他应当检查的因素包括加热和湿化交换器(HME)的部分阻塞,气管插管尺寸不合适,呼吸机回路积水以及呼气阀故障等。PIP的增加也和气压伤或呼吸机相关肺损伤有关,如果怀疑上述情况,应当监测Ppla,因为肺泡过度扩张和破裂与高Palv有关,而高Palv会导致Ppla的升高
气流监测同样能警示临床医师关于患者呼吸系统阻力或顺应性(或两者)的显著变化。比如,吸气流速波的高频波纹能提示存在气道分泌物或呼吸机环路内积水所引起的湍流气流。如果呼气气流的衰减呈线性而不是指数性的话,应怀疑呼气气流受限。流速监测也能用于发现内源性PEEP,因为当存在内源性PEEP时,呼气末的流量仍然存在。这种发现内源性PEEP的途径是一种定性的评估,它不能提供内源性PEEP水平的准确数据。
平均气道压(Paw)表示呼吸周期过程中记录的平均压力,它的影响因素包括吸气峰压、PEEP、吸气时间(Ti)以及总循环时间(TCT),它可利用以下的公式计算得到:
Pmean=1/2[(PIP-PEEP)X(Ti/TCT)]+PEEP
Pmean也能通过计算压力-时间曲线下面积得到。在大多数新型呼吸机中,电路中的微处理器可用来实施计算,持续提供Pmean值。Pmean值升高能显著改善氧合状态,应用PEEP的影响最大。然而,Pmean过度升高会对心功能产生不良影响,可导致心排出量显著减少
顺应性可简单定义为在给予一定压力下所得到的肺容量。常用来描述这种压力容积关系的是两种类型的顺应性计算:动态顺应性和静态顺应性。动态顺应性考虑的是容量变化时的总的阻抗量(即患者-呼吸机接口的气流阻力和弹性阻力),静态顺应性的影响因素只有肺-胸部分的弹性特征
动态顺应性通过潮气量除以PIP减去PEEP来计算出,或表达为
对于机械通气患者来说,呼吸机回路的顺应性(CT)必须包括在计算范围内,所以更准确的公式应表达为:
动态顺应性=[Vt-(PIP-PEEP)xCt]/(PIP-PEEP) 静态顺应性是输送潮气量除以Ppla减去总的PEEP值(即外加PEEP加内源性PEEP总和)
与动态顺应性一样,呼吸机回路的顺应性必需纳入计算范围内,结果公式变为
静态顺应性=[Vt-(PIP-PEEP)xCt]/(Ppla-PEEP) 健康成人的静态顺应性约为100 ml/cmH2O,在正压通气的成人患者中较低,其范围在40~50 ml/cmH,O(男性)或35~45ml/cm2O(女性),每种性别可高达100 ml/cmH2O(静态顺应性在儿童患者中约为40~50 ml/cmH2O,在新生儿中是10~20 ml/cmH2C)。病理生理状态下,比如肺间质纤维化、胸腔积液、过度充气、肺实变、呼吸窘迫综合征以及肺血管充血均与肺顺应性下降有关。脊柱后侧凸和重症肌无力等情况时胸廓弹性回缩加增加,胸廓顺应性下降
动态顺应性和静态顺应性的连续监测可比单次监测提供更多的信息。比如充血性心脏衰竭会导致肺血管充血,从而使动态顺应性和静态顺应性降低。利尿治疗能减轻充血水平,从而改善动态及静态顺应性。支气管痉挛导致动态顺应性降低,但不一定会影响静态顺应性(当气体陷闭时静态顺应性可能降低)。若支气管扩张剂治疗解决了支气管痉李的问题,动态顺应性则恢复至正常。
气道阻力是肺非弹性力对气流的反作用。机械通气患者呼吸系统Raw约为5~7cmH2O/(L.s),Raw是PIP和Ppl之差除以气体流速(容量通气时的恒定流速)或Raw=(PIP-Pplateau/[flow(L/s)]
气道阻力主要取决于气道直径,气道直径缩小两倍,气道阻力会增加16倍( Poiseuille法则’)。分泌物潴留、支气管周围水肿、支气管狭窄或气道的动态压缩会导致气道阻力升高。支气管扩张导致气道阻力下降。
正常的呼吸功(wOB)和呼吸所需要的能量有关。呼吸功通常和气体通过气道的非弹性力以及胸廓运动结构的惯性力相关。
固有功是克服正常弹性和阻力,以及克服影响胸肺正常工作负荷的疾病进程的结果。例如,慢性支气管炎时固有功异常(增加),其气流通过传导气道的阻力增加。在肺部纤维化疾病中,顺应性下降,肺泡运动受限,运动减少使肺扩张能力受阻,导致固有功增加。
非固有功是外加在患者身上的系统所产生的做功(WoBi),常见的例子有气管插管、机器的灵敏度、按需活瓣系统、湿化器以及患者回路。呼气阀和PEEP阀会增加呼气做功。
物理学中,功(W)被定义为力(F)作用于一定质量并使其运动一段距离(d)的结果,或表示为W=Fxd。在流体系统,比如呼吸系统中,我们所说的功表现为在吸气和呼气时,应用的力或压力使一定容量的气体流动。wOB是压力和容量乘积(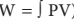 )。也就是说,功是必须使一定量的气体产生运动的压力数量。功的单位是千克-米(Kg·m)或焦耳(J:0.1Kg·m=1J)。
在健康人群中,wOB大约是0.5J/l,只占总VO2的2%~5%,或为通气的0.35~1.0mL。WOB有时通过参与工作的呼吸肌的耗氧量来表示,虽然这数值难以测量。呼吸肌的耗氧量约占COPD患者总耗氧量的35%~40%。当监测胸膜内压力时,WOB也可被定义为压力时间乘积。
WOB监测能用图形显示,新型微处理器控制的呼吸机和特殊监测设备(食管压力监测仪)能提供数据计算。需要注意的是计算的准确性还有待研究。在呼吸周期中所消耗的做功量可通过一定容量变化乘以与之相关的压力变化来估算,即W=P×V,或者也可以通过W=(PIP-0.5×Ppl)/100×Vt来估算肺被动以恒定流速充盈的WOB值。压力容量曲线可以用来做这一估算。
图示显示了给予恒定流速呼吸机行控制性机械通气患者压力和容量变化,、阻力呼吸功和弹性呼吸功。
图示CPAP期间所需要的WOB。在此图中WOB是气道压力和Vt的乘积,环的面积越大,WOB就越大,A环是一个独立CPAP系统的例子,自主呼吸顺时钟发生吸气至呼气。B环是带有CPAP模式的呼吸机按需阀门系统
)。也就是说,功是必须使一定量的气体产生运动的压力数量。功的单位是千克-米(Kg·m)或焦耳(J:0.1Kg·m=1J)。
在健康人群中,wOB大约是0.5J/l,只占总VO2的2%~5%,或为通气的0.35~1.0mL。WOB有时通过参与工作的呼吸肌的耗氧量来表示,虽然这数值难以测量。呼吸肌的耗氧量约占COPD患者总耗氧量的35%~40%。当监测胸膜内压力时,WOB也可被定义为压力时间乘积。
WOB监测能用图形显示,新型微处理器控制的呼吸机和特殊监测设备(食管压力监测仪)能提供数据计算。需要注意的是计算的准确性还有待研究。在呼吸周期中所消耗的做功量可通过一定容量变化乘以与之相关的压力变化来估算,即W=P×V,或者也可以通过W=(PIP-0.5×Ppl)/100×Vt来估算肺被动以恒定流速充盈的WOB值。压力容量曲线可以用来做这一估算。
图示显示了给予恒定流速呼吸机行控制性机械通气患者压力和容量变化,、阻力呼吸功和弹性呼吸功。
图示CPAP期间所需要的WOB。在此图中WOB是气道压力和Vt的乘积,环的面积越大,WOB就越大,A环是一个独立CPAP系统的例子,自主呼吸顺时钟发生吸气至呼气。B环是带有CPAP模式的呼吸机按需阀门系统
故图示自主呼吸(左)和辅助呼吸(右)的压力要求。施加的呼吸功(WOBi)可以在触发呼吸时发生。在自主呼吸中,病人进行工作以克服弹性和阻力,而在辅助呼吸中,呼吸机提供工作。CL,肺顺应性
最大吸气压(MIP)和最大呼气峰压MEP的测量为呼吸肌力量提供非特异性信息。通过测量跨膈肌压力和压力-时间乘积可获得膈肌收缩在呼吸中的特异性信息,。跨膈肌压力为膈肌收缩力度的测量值,压力时间乘积是呼吸周期吸气过程中跨膈肌压力的评估,是评估吸气时膈肌所发挥的作用。它或许比从压力-容积曲线得到的做功测定更能反映患者的呼吸努力。
图,A显示了两个用来监测跨膈肌压力球囊导管的位置,从而得到压力-时间乘积。导管通过鼻腔置入,个置于胃部(在膈肌下方),一个置于食管的下1/3处(在膈肌上方),监测呼吸周期中胃内压(PA)和食管内压力(Pes),两者之间的压力差被称为跨膈肌压。随时间标记跨膈肌压时,就产生了压力-时间曲线,可用于估计膈肌的活动强度。因此吸气时的膈肌活动强度可通过吸气时曲线内的面积总和来估算。最终的值被称为压力时间乘积。压力-时间乘积的增加提示膈肌收缩强度增加。反之,压力时间乘积的下降和肌力下降有关。
一些临床医师认为压力时间乘积是脱机时判断膈肌功能有效性的监测手段,但在临床中的应用有限
8)闭合压监测闭合压(P0.1s或P100)是通过在患者自主吸气第一个100毫秒时闭合气道,随后测量得到的气道压力。临床数据表明P0.1可作为通气驱动的有用指标,并可作为脱机成功的预测指标(即P0.1升高和撤机失败有关)。对于呼吸机依赖患者,压力支持通气时P0.11与呼吸功有相关性。
 动物拍片腹部怎么摆【译文推荐】小动物腹部x线摄影术,一文教会你如何拍摄出一张高质量的x光片!
动物拍片腹部怎么摆【译文推荐】小动物腹部x线摄影术,一文教会你如何拍摄出一张高质量的x光片! 动物拍片腹部怎么摆【病例分享】犬-外科-股骨头切除术
动物拍片腹部怎么摆【病例分享】犬-外科-股骨头切除术 动物拍片腹部怎么摆【影像系列文章连载1】快速入门胸部X线片分析:总论
动物拍片腹部怎么摆【影像系列文章连载1】快速入门胸部X线片分析:总论 动物拍片腹部怎么摆《黑天鹅》导演达伦·阿伦诺夫斯基分享拍片工作方式
动物拍片腹部怎么摆《黑天鹅》导演达伦·阿伦诺夫斯基分享拍片工作方式 动物拍片腹部怎么摆伊沙,原名吴文健,文学家,以诗名世。1966年生于四川成都,1989年毕业于北京师范大学中文系,毕业后于西安外国语大学任教至今。现已出版著、译、编作品一百余部。获国内外数十项诗歌奖及其他文学类奖项。应邀出席国内外众多诗歌节、文学节和其他交流活动。代表性诗集有《车过黄河》《鸽子》《蓝灯》《无题》《唐
动物拍片腹部怎么摆伊沙,原名吴文健,文学家,以诗名世。1966年生于四川成都,1989年毕业于北京师范大学中文系,毕业后于西安外国语大学任教至今。现已出版著、译、编作品一百余部。获国内外数十项诗歌奖及其他文学类奖项。应邀出席国内外众多诗歌节、文学节和其他交流活动。代表性诗集有《车过黄河》《鸽子》《蓝灯》《无题》《唐 动物拍片腹部怎么摆11省发文,非必要不采购进口,国产优先!
动物拍片腹部怎么摆11省发文,非必要不采购进口,国产优先! 动物怎么麻醉(W)动物麻醉机
动物怎么麻醉(W)动物麻醉机 动物怎么麻醉麻醉时,毛孩子是怎么“睡着”又“醒来”的?
动物怎么麻醉麻醉时,毛孩子是怎么“睡着”又“醒来”的?