富士胃镜英文怎么写边界出奇的一例早期胃癌

1、病例简介
患者男,44岁,体检行胃镜检查,无明显症状,无消化道肿瘤家族史。
2、背景分析
萎缩性胃炎(O-1),HP现症感染:胃窦、胃角、胃体小弯侧、贲门环周黏膜变薄,血管透见,考虑萎缩性胃炎(O-1);胃底、胃体大弯及前后壁黏膜肿胀,点状发红,可见较多白浊黏液,考虑HP现症感染。
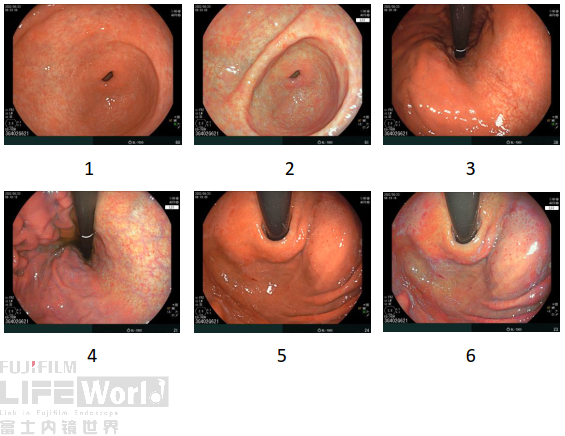
3、胃内发现三处可疑病变:
1)胃窦小弯侧病变观察
白光+LCI+BLI:
白光:胃窦黏膜变薄,血管透见,小弯近前壁局部黏膜发红。
LCI:发红更加明显,周围可见淡紫色肠化表现。
BLI:似乎茶色改变不明显。
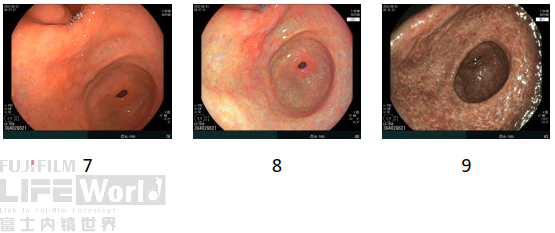
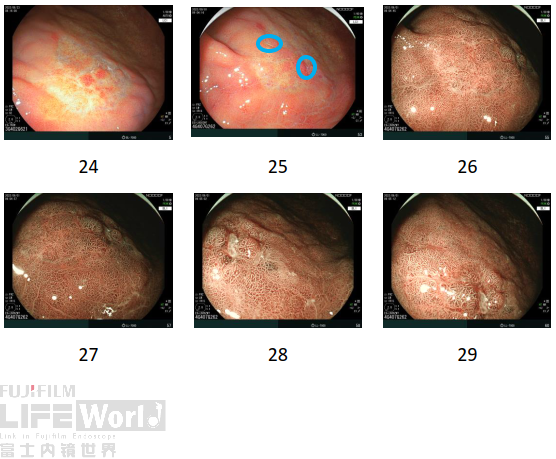
2)窦体交界大弯处
白光+LCI+BLI:
白光:窦体交界大弯处,F线口侧见不规则褪色病灶,其内局部黏膜发红。
LCI:褪色病变边界较白光更加清晰,边界不规则,内部两处发红黏膜更加突出。
BLI:病变成褪色调,边界清楚,且不规则,其内两处茶色调黏膜。
3)胃底体交界大弯
白光+LCI+BLI:
白光:胃底体交界大弯近后壁黏膜褪色,其内散在点状发红。
LCI:褪色调改变与点状发红对比更加强烈,边界似乎不清。
BLI:褪色区域边界模糊。
4、活检病理
(1) 胃窦小弯侧:重度慢性萎缩性胃炎
(2) 窦体交界大弯侧(2块):其中一块考虑粘膜内癌
(3) 胃底体交界大弯:轻度慢性炎
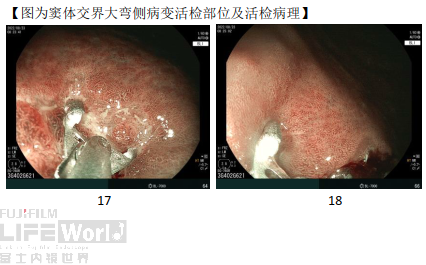
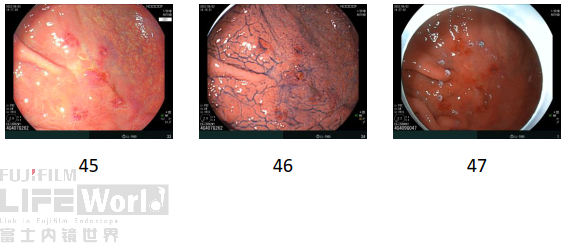
5、窦体交界大弯侧精查
LCI+BLI:
LCI:黏膜褪色改变同前,蓝圈处为活检部位瘢痕。
BLI:围绕病灶边界抵近观察,边界反而变得模糊。
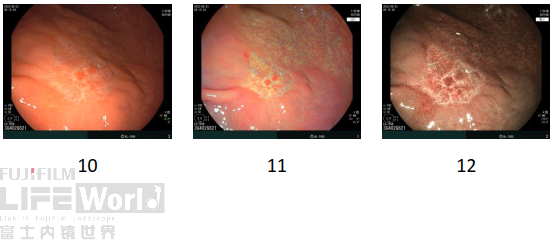
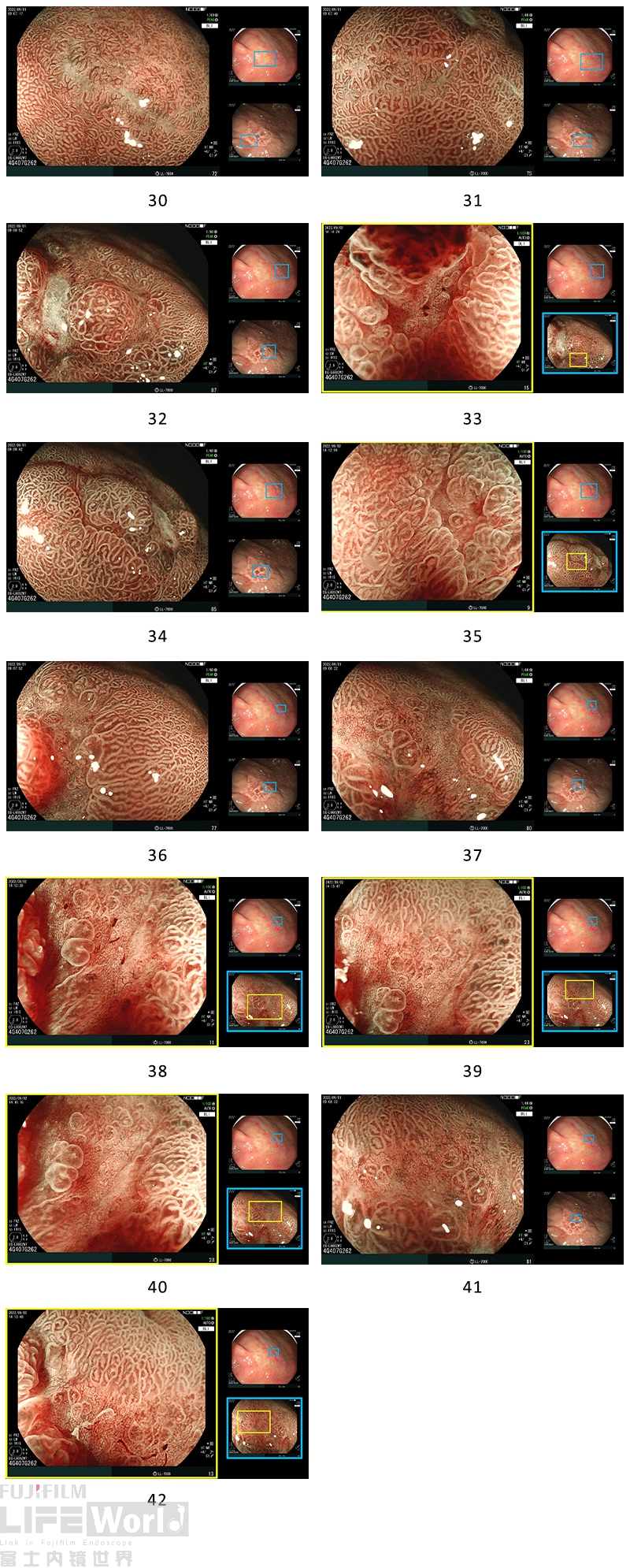
6、放大内镜(M-BLI):
BLI低倍放大观察,褪色病灶边界可见。口侧及大弯侧边界内表面微结构稍稀疏,异型性不明显。病灶肛侧边界呈“断崖”样改变,边界内可见活检瘢痕,局部黏膜稍隆起,隆起处微结构IP稍增宽,MCE不一致。
BLI高倍放大观察,肛侧边界内凹陷处腺体结构消失,可见微血管排列紊乱,部分似螺旋状,残存部分黏膜结构大小不等,分布不均,MCE宽窄不均一。
7、根据内镜下病变表现,结合活检病理结果,我们考虑窦体交界大弯病变为EGC,por>tub2,M。故在褪色边界外约1cm位置行四象限阴性活检,对角线距离大致为2cm。结果提示四象限活检结果均未见肿瘤,那么根据《2020年日本早期胃癌ESD指南》,此病灶属于ESD绝对适应症。故针对胃窦体交界大弯病变拟行ESD治疗。
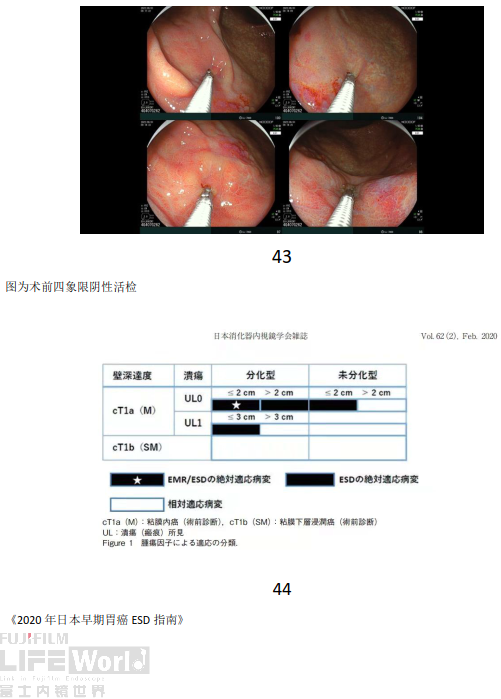
术中背景分析
术中靛胭脂染色对病变边界识别无明显帮助,我们以四象限活检瘢痕为边界进行标记。
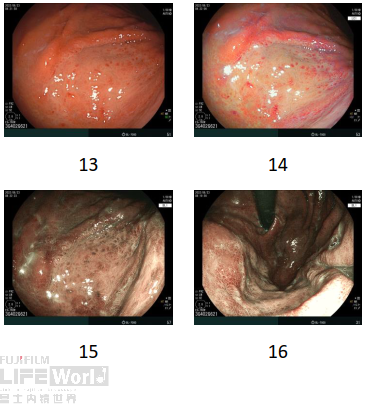
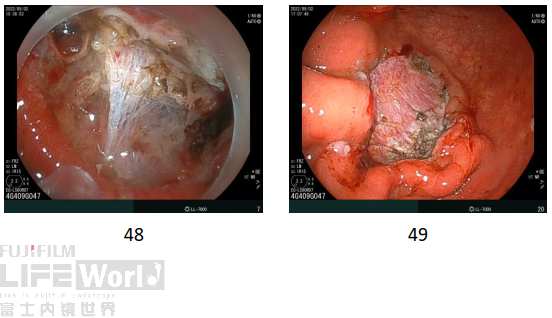
8、病变ESD手术顺利(剥离及创面)。
9、窦体交界大弯病灶复原图。
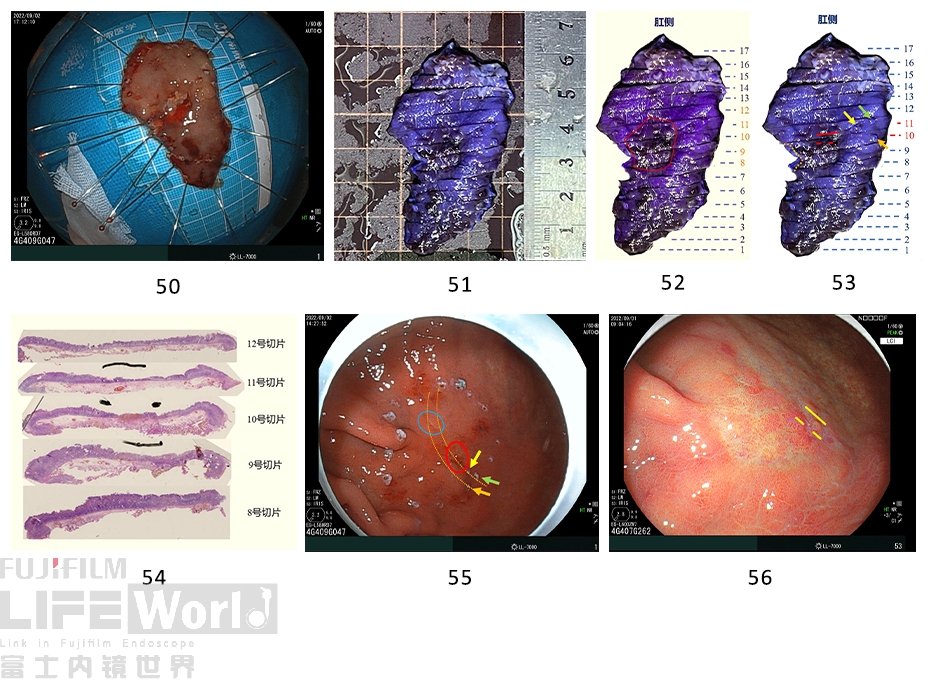
10、术后病理
<窦体交界大弯>ESD切除术标本:
10、11号片示未分化型癌 (por)
浸润深度为粘膜内 (pT1a-M),Ly0,V0
病变范围约1.0×0.6cm
水平及基底切缘未见癌
周围黏膜部分呈慢性萎缩性胃炎,中-重度炎症,淋巴滤泡增生
免疫组化:
(4、9)Ki-67增殖带(+) CK上皮(+) P53(-)
(9)CEA(-)
(10)Ki-67全层(+) P53约15% (+) CK(+) CEA(+)
(11)Ki-67全层(+) P53约20% (+) CK(+) CEA(+)
(14、15) Ki-67增殖带 (+) CK上皮(+) P53(-)
病理解读
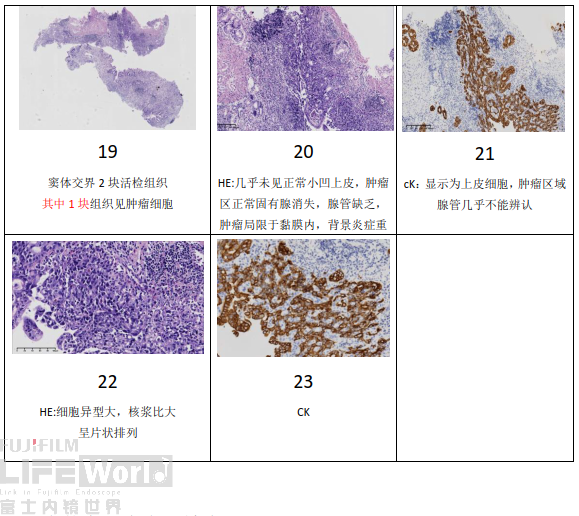
1、ESD标本病理解读
1) 胃窦窦体交界大弯第9条组织条
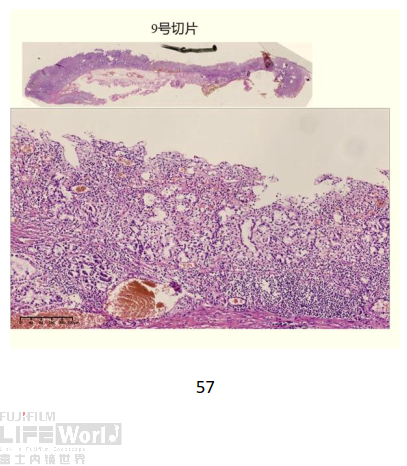
9号切片黏膜糜烂,固有层可见破碎腺体,但未见细胞明显异型,有明显的炎症背景,未见肿瘤成分。
2) 胃窦窦体交界大弯第10条组织条
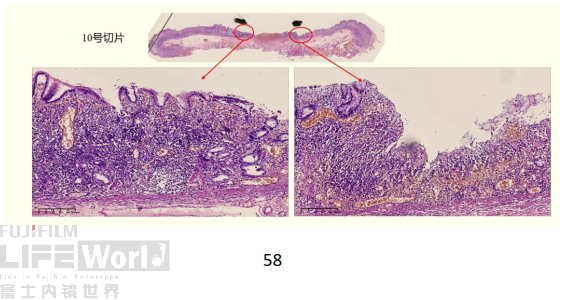
10号切片见两处病变,细胞异型性大,未见腺管形成,可见黏膜表层覆盖有非癌上皮,但下方癌细胞浸润,腺颈部被破坏。
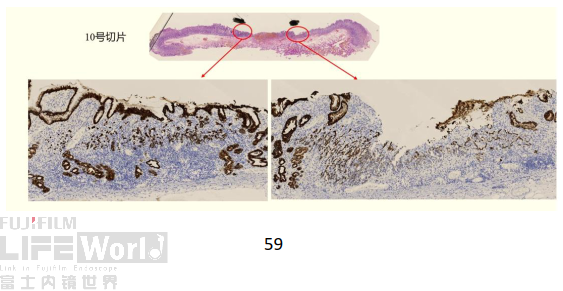
CK显示肿瘤细胞为上皮细胞,肿瘤区域未见明确腺管形成,提示为未分化癌/低分化腺癌。
3) 胃窦窦体交界大弯第11条组织条
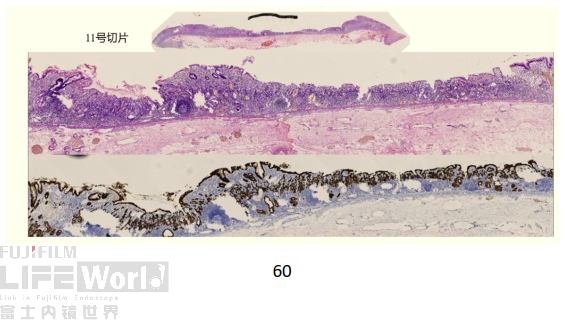
11号切片可病变为连续性的,局限于黏膜内,覆盖有非癌上皮,癌细胞组主要在腺颈部区域,肿瘤区域未见明确腺管形成,提示为未分化癌/低分化腺癌。
2、病理结果回顾
窦体交界大弯侧活检2块,但病理报告提示“其中1块组织见肿瘤细胞”,那么另外一块组织未见肿瘤。结合ESD术后病理复原,下图红圈处活检为肿瘤,篮圈处活检为非肿瘤。也就是说,并不是全部褪色变区域都是肿瘤,最终肿瘤范围只局限于蓝色虚线内。
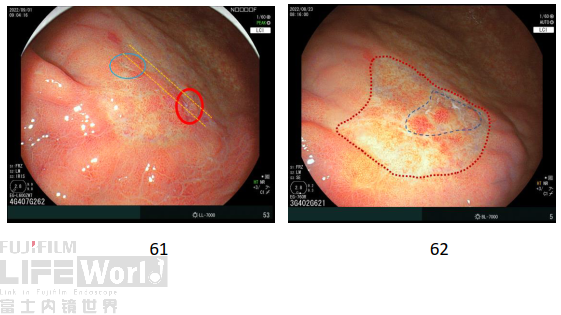
总结
1、本病例发生于萎缩性胃炎、Hp现症感染的背景黏膜。病灶位于F线附近,属于早癌高发区域,F线口侧低分化癌多见,病灶肛侧边界呈“断崖”样改变,边界内略凹陷,可见圣域黏膜,以上都符合经典的“胃癌三角”理论。
2、本病例真正的范围出乎大多数内镜医生的判断。一般认为褪色变可能是低分化/未分化肿瘤“露头”的部分,在褪色边界外,表面非肿瘤性上皮的下方,可能还有侧向浸润的肿瘤细胞。然而,本病例病理复原的结果,肿瘤仅局限于褪色变区域内的很小一部分。
【本期嘉宾点评】
四川省肿瘤医院 赵锐 教授
1、卢老师的这个病例背景图片拍摄角度给的很经典,图片非常清晰。判断背景最重要的几个角度:胃窦、反转角度胃体小弯和贲门环周区域,后面这两个角度很多是初学医生容易疏漏的。LCI模式下与白光图片对比,萎缩分界线显示的非常清楚。
2、肿瘤的病灶不大,卢老师病例展示了非常规范的放大留图顺序:边界、微结构、微血管、特征部位。并且在目标放大的标识上展示的非常清楚。对于这类病灶,有时候确定大小并不是件容易的事,尤其是在初步判断未分化型的,准确的边界确定其实是比较困难的,因为会有非癌上皮的覆盖存在,这会严重干扰病灶范围的确定。
达州市中西医结合医院 任小军 医生
胃窦小弯:萎缩背景上略微发红的隆起型病变,LCI下带有淡淡的黄色,这个肿瘤的可能性比较大,分化好。
窦体交界:断崖征明显+剩余黏膜,也是可以考虑肿瘤,分化差。
胃体上部大弯:色泽发白,但是边界不是很锐利,判断是有难度的。以上的背景和色泽观察LCI模式确实比较实用,全胃观察可以迅速的找到一些可疑病灶为进一步精细观察提供方向,提高了筛查的效率。